Рекомендації робочої групи з функціональної діагностики Асоціації кардіологів України та Всеукраїнської асоціації фахівців з ехокардіографії
Члени робочої групи з підготовки рекомендацій: акад. НАМН України, проф. В.М. Коваленко, проф. Сичов О.С., проф. М.М. Долженко, проф. Ю.А. Іванів, проф. Несукай О.Г., доц. С.В. Поташев
Перелік умовних скорочень:
АК – аортальний клапан
АР – аортальна регургітація
АС – аортальний стеноз
ВТЛШ (LVOT) – виносний тракт лівого шлуночка
ВТПШ (RVOT) – виносний тракт правого шлуночка
ГОКМП – гіпертрофічна обструктивна кардіоміопатія
Д (D) – діаметр
ДМШП (VSD) – дефект міжшлуночкової перегородки
ІХД – імпульсно-хвильовий допплер
КЛА – клапан легеневої артерії
ЛА – легенева артерія
ЛП – ліве передсердя
ЛШ – лівий шлуночок
МК – мітральний клапан
МР – мітральна регургітація
МС – мітральний стеноз
ПАО – площа аортального отвору
ПМО (MVA) – площа мітрального отвору
ПП – праве передсердя
ППП – площа поперечного перерізу
ППТ – площа поверхні тіла
ПХД – постійно-хвильовий допплер
ПШ – правий шлуночок
РНТ (T1/2) – час напівзниження тиску
ТК – трикуспідальний клапан
ТР – трикуспідальна регургітація
ТС – трикуспідальний стеноз
УО (SV) – ударний об'єм
ЧСЕхоКГ (TEE) – черезстравохідна ЕхоКГ
V – швидкість (velocity)
VTI – інтеграл лінійної швидкості потоку
ΔP – градієнт тиску
I. ВСТУП
Клапанні стенози є частими кардіальними патологічними станами та важливою причиною серцево-судинної захворюваності та смертності. Ехокардіографія (ЕхоКГ) сьогодні є ключовим інструментом діагностики та оцінки ступеня важкості клапанної патології та головним неінвазивним методом візуалізації при оцінці клапанних стенозів. Прийняття клінічного рішення базується саме на ехокардіографічній оцінці важкості клапанних стенозів, тому дуже важливим є прийняття певних стандартів, покликаних зберегти точність та відтворюваність результатів між різними виконавцями ЕхоКГ підчас оцінки та винесення заключення щодо наявності клапанного стенозу. Метою даних рекомендацій є деталізація рекомендованих підходів до ехокардіографічної оцінки клапанних стенозів, включаючи рекомендації щодо специфічних вимірів стенозів різних клапанів, деталізацію з методик отримання даних та вимірів, та градація ступенів важкості. Дані рекомендації базуються на наявній науковій літературі та даних експертних консенсусів. Даний документ обговорює декілька з рекомендований методик оцінки клапанних стенозів. Базуючись на огляді доступної літератури та експертних консенсусів, ці методики стосовно їх використання в клінічній практиці категоризуються, як:
● Рівень рекомендацій 1: відповідна та рекомендована методика для усіх пацієнтів зі стенозом даного клапану.
● Рівень рекомендацій 2: обґрунтована та розумна методика для клінічного використання, коли потрібна додаткова інформація в окремих пацієнтів.
● Рівень рекомендацій 3: методика не є рекомендованою для рутинної клінічної практики, хоча вона і може бути прийнятною для дослідницьких цілей та у рідкісних клінічних випадках.
В клінічній практиці дуже важливим є використання інтегрального підходу для оцінки ступеня важкості стенозів, що комбінує всі дані допплерографії та В-режиму та не базується на якомусь одному специфічному вимірі. Крім того, слід пам’ятати, що на швидкості та градієнти тиску впливають умови пост- та переднавантаження. Тому, ці параметри можуть бути досить варіабельними залежно від супутніх захворювань у пацієнтів з низьким чи високим серцевим викидом. Крім того, аритмії чи тахікардія можуть суттєво ускладнювати оцінку ступеня важкості стенозу. Нарешти, ступень важкості клапанного стенозу може бути інтерпретована виходячи з клінічного контексту даного конкретного пацієнта. Одні й ті самі значення допплерівських вимірів можуть бути клінічно значущими для одного пацієнта, та менш значущими для іншого.
.
II. АОРТАЛЬНИЙ СТЕНОЗ
ЕхоКГ сьогодні є стандартом оцінки важкості аортального стенозу (АС). Катетеризація серця сьогодні більше не є рекомендованою [1 – 4] за винятком рідкісних випадків, коли дані ЕхоКГ не дозволяють визначитися остаточно або розходяться з іншими клінічними даними. Дані рекомендації деталізують підходи до запису та вимірів ступеня важкості АС підчас ЕхоКГ дослідження. Однак, хоча точна кількісна оцінка ступеня важкості хвороби є важливим кроком в веденні пацієнта, клінічне рішення також залежить від декількох інших факторів, найважливішим з яких є об’єктивний статус пацієнта. Тактика ведення та лікування хворих з клапанними стенозами відображенні у відповідних клінічних рекомендаціях.
A. Причини та анатомічні ознаки
Найбільш розповсюдженими причинами клапанного АС є двохстулковий аортальний клапан з розвитком дегенеративного кальцинозу, дегенеративний кальциноз нормального трьохстулкового клапану та ревматична вада (Рис. 1). В Європі та США двохстулковий АК відповідає за приблизно 50% всіх оперативних протезувань АК з приводу АС [5]. Дегенеративний кальциноз нормального АК відповідає за більшість решти протезувань з невеликою кількістю випадків операцій з приводу ревматичного АС. Втім, в решті світу ревматичний АС зустрічається набагато частіше.
Анатомічна оцінки АК базується на комбінації зрізів по короткій та довгій вісі та включає визначення кількості стулок, описанні рухомості, товщини та ступеня кальцинозу стулок. Крім того, комбінація візуалізації з допплерографією дозволяє точніше визначити рівень обструкції: підклапанний, клапанний чи надклапанний. Трансторакальна візуалізація зазвичай є достатньо адекватною, хоча черезстравохідна ехокардіографії (ЧСЕхоКГ) може надати цінну допоміжну інформацію при субоптимальній якості трансторакального зображення.
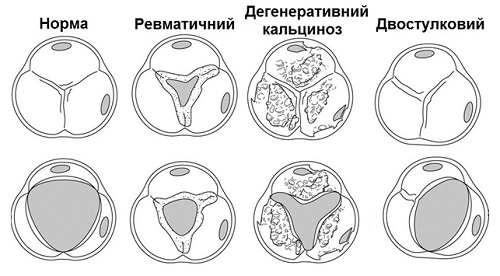
1. Етіологія АС: морфологія АС за рахунок кальцинозу, двостулкового АК та ревматичного АС (Адаптовано за C. Otto, Principles of Echocardiography, 2007) [1].
Двостулковий АК найчастіше розвивається за рахунок злиття (не розділення в ембріогенезі) правої та лівої коронарних стулок, що призводить до формування великої передньої та меншої за розміром задньої стулок, з коронарними артеріями, що відходять з області над передньою стулкою (близько 80% випадків), або за рахунок злиття правої коронарної та некоронарної стулок, призводячи до формування більшої правої та меншої лівої стулок, від яких відходять по одній коронарніх артерії (близько 20% випадків) [6, 7]. Злиття лівої та не коронарної стулок трапляється рідко. Діагноз найбільш надійний, коли дві стулки візуалізуються в систолу з тільки двома комісурами, окресленими елиптоїдним систолічним отвором. Зображення в діастолу можуть імітувати три стулки при наявності «шва» (raphe). Зрізи по довгій вісі можуть візуалізувати асиметричну лінію закриття стулок, систолічне вибухання або діастолічне пролабування стулок, однак ці ознаки є менш специфічними порівняно з зображенням по короткій вісі. У дітей та підлітків двостулковий АК може бути стенотичним без значного кальцинозу. Втім, у дорослих стеноз двостулкового АК типово розвивається внаслідок дегенеративних кальцинуючих змін, які часто затьмарюють візуалізацію кількості стулок, іноді роблячи диференціацію 2- чи 3-стулкового клапану утрудненою.
Кальциноз трьохстулкового АК є очевидним, коли відсутні центральні сегменти кожної з стулок та комісуральні злиття, що призводить до формування систолічного отвору зірчастого контуру. При кальцино зі дво- чи трьохстулкового АК ступінь важкості кальцинозу клапану може бути визначена напівкількісно, як легкий (декілька зон щільної ехогенності з невеликою кількістю акустичних тіней), помірний чи важкий (екстенсивне потовщення та підвищена ехо-щільність з значною кількістю артефактів акустичних тіней). Ступінь важкості кальцинозу клапану є предиктором клінічних виходів [5, 8].
Ревматичний АС характеризується злиттям комісур, що призводить до формування трикутного систолічного отвору з потовщенням та кальцинозом стулок, що є найбільш вираженими по краях стулок. Ревматична клапанна хвороба майже завжди першим уражає мітральний клапан (МК), тому ревматичне ураження АК частіше за все супроводжується відповідними змінами МК. Підклапанний чи надклапанний стеноз відрізняють від клапанного, базуючись на місці прискорення кровотоку за даними точки виникнення турбулентності при кольоровому картуванні, або за допомогою імпульсно-хвильового допплера (ІХД), а також по анатомії виносного тракту. Підклапанна обструкція може бути фіксованою за рахунок дискретної мембрани чи м’язового «комірця» з формуванням гемодинаміки, подібної до клапанного стенозу. Динамічна субаортальна обструкція, наприклад, при гіпертрофічній кардіоміопатії, означає обструкцію, що змінюється за ступенем важкості підчас скорочення шлуночків, з обструкцією, що розвивається головним чином з середини до кінця систоли, призводячи до формування характерного спектру з пізнім піком швидкості. Динамічна обструкція також є варіабельною залежно від умов навантаження із збільшенням обструкції, коли об’єми шлуночка є меншими та при підвищенні скоротливості ЛШ.
Надклапанний стеноз зустрічається досить рідко, та типово є вродженою вадою, такою як при синдромі Вільямса з персистуючою або рецидивуючою обструкцією в дорослому віці.
Із виникненням перкутанної імплантації протезу АК анатомічна оцінка стає ще важливішою для відбору пацієнтів та планування проведення процедури. Окрім підлеглої морфології клапану (2- чи 3-стулковий) та ступеня та розповсюдження кальцинозу, критичною є також оцінка клапанного кільця з метою коректного вибору розміру протеза. В таких випадках перевага має віддаватися ЧСЕхоКГ, а не трансторакальній ЕхоКГ (ТТЕхоКГ). Втім, стандарти оцінки ще мають бути розробленими.
Б. Як оцінювати аортальний стеноз (Таб. 1 та 2).
Таб. 1. Рекомендції з запису даннх та кількісних вимірів для оцінки АС.
|
Елемент виміру
|
Запис
|
Виміри
|
|
Діаметр ВТЛШ
|
· Парастернальна позиція по довгій вісі
· Режим «zoom»
· Налаштування підсилення для чіткого визначення межі між стінкою та порожниною
|
· Від внутрішнього краю до внутрішнього краю
· Середина систоли
· Паралельно площині АК безпосередньо під ним або в місці виміру швидкості (див. текст)
· Для розрахунку циркулярної ППП ВТЛШ використовується його діаметр
|
|
Швидкість потоку в ВТЛШ
|
· ІХД
· Апікальна 3- або 5-камерна позиція
· Пробний об’єм встановлюється безпосередньо над АК і повільно просувається в ЛШ до досягнення чіткого ламінарного спектру
· Налаштування базової лінії та шкали швидкості до досягнення максимального розміру ламінарного спектру
· Швидкість розгортки сигналу 100 мм/с
· Низькі налаштування стінкового фільтру
· Плавна лінія спектру з чітко визначеним піком та маленьким діапазоном швидкостей на піку
|
· Максимальна швидкість від піку щільного швидкісного профілю
· VTI обводиться по модальній швидкості
|
|
Швидкість потоку на АС
|
· ПХД
· Множинні акустичні вікна (апікальне, супрастернальне, праве парастернальне)
· Зменшення підсилення, збільшення стінкового фільтру, налаштування базової лінії та швидкісної шкали для оптимізації візуалізації сигналу з його максимальним розміром по вертикалі
· Візуалізація спектрів в сірій шкалі з максимальною часовою розгорткою
|
· Максимальна швидкість від піку щільного швидкісного профілю
· Запобігати «шумів» та чітких яскравих сигналів (артефакти від тканинних структур)
· VTI обводиться по зовнішньому краю щільного швидкісного спектру
· Середній градієнт тиску розраховується автоматично після ручного обведення спектру
· Позиція, в якій отримані розрахунки, вказується в заключення
|
|
Анатомія клапану
|
· Парастернальна позиція по довгій та короткій вісі
· Режим «zoom»
|
· Ідентифікація кількості стулок в систолу та діастолу. Наявність «швів», якщо є
· Оцінка мобільності стулок / наявності злиття комісур
· Оцінка кальцифікації клапанних структур
|
Таб. 2. Кількісні виміри для оцінки важкості АС за даними допплерографії.
(див. додаток)
Б.1. Рекомендації для рутинної клінічної практики (Рівень рекомендацій 1, прийнятний в усіх пацієнтів з АС)
Головні гемодинамічні параметри, що є рекомендованими для рутинної клінічної оцінки ступеня важкості АС, включають:
● Швидкість систолічного потоку в місці стенозу
● Середній градієнт на АК
● Площа систолічного отвору АК за рівнянням безперервності потоку.
Б.1.1. Швидкість потоку. Антероградна систолічна швидкість через звужений АК, або швидкість систолічного потоку в місці стенозу, вимірюється з використанням постійно-хвильового допплера (ПХД, CWD) [9 – 11]. Точне отримання даних потребує використання декількох акустичних вікон з метою визначення найвищої швидкості (звичайно отримати найвищу швидкість дозволяють отримати апікальні, супрастернальна чи права парастернальна позиції; субкостальне чи надключичне вікна потрібні рідко). Дуже важливим є правильне розташування пацієнта та позиція датчика, тому що коректне визначення швидкості можливе тільки при максимально паралельній позиції ультразвукового променя відносно напряму кровопотоку, в той час як реальний напрям стенотичного систолічного потоку є непередбачуваним, та його, звичайно, не можна коректно візуалізувати. Швидкість систолічного потоку АС визначається як найвища швидкість, отримана з будь-якого ехо-вікна після ретельного дослідження з декількох позицій, при чому менші значення, отримані з інших доступів, не відображуються. Те акустичне вікно, що дозволяє отримати найвищу швидкість систолічного потоку на стенотичному АК, звичайно лишається таким підчас серійних ЕхоКГ у даного конкретного пацієнта. Іноді кольорове картування може бути корисним для диференціації CWD-спектрів систолічного потоку АС та потоку ексцентричної мітральної регургітації (МР), але звичайно кольорове картування не дуже допомагає для визначення напряму турбулентного потоку АС. Будь-яке відхилення від паралельності між променем та напрямом потоку призводить до заниження швидкості, втім, градус недооцінки складає 5% та менше, якщо кут між променем та напрямом потоку не перевищує 15°. ‘Кутову корекцію’ використовувати не слід, тому що це може призвести до ще більшої похибки внаслідок непередбачуваності напрямку потоку. Рекомендовано використовувати спеціальний маленький двокришталевий ПХ-датчик внаслідок низького співвідношення сигнал/шум та можливості оптимального розташування датчика з оптимальним кутом, особливо при використанні супрастернального та правого парастернального вікон. Втім, коли стеноз є легким (пікова швидкість <3 м/с), та добре видно відкриття стулок, комбінований фазований датчик є цілком адекватним для дослідження.
Допплерівський спектр записується після відповідного налаштування шкали таким чином, щоб сигнал повністю заповнював простір по вертикальній вісі, не виходячи за межи з часовою розгорткою 100 мм/с. Стінкові фільтри встановлюються на високому рівні із зниженням підсилення таким чином, щоб оптимізувати ідентифікацію кривої швидкості. Всі валідаційні дослідження відтворюваності та варіабельності ЕхоКГ досліджень виконувалися в сірій шкалі. Кольорові шкали мають варіабельні підходи до картування сили сигналу у колір, та не є рекомендованими. Слід записувати чіткі криві швидкості з щільним зовнішнім контуром. Максимальна швидкість вимірюється на зовнішньому краю темного сигналу. Чіткі лінійні сигнали на піці кривої є наслідком транзитного часового ефекту, тому їх не слід включати в вимір. Деякі кольорові шкали «затьмарюють» чи «задимляють» пікові швидкості, часто приводячи до переоцінки важкості стенозу. Зовнішній контур темного «конверту» кривої швидкості (Рис. 2) також слід обводити, обравши відповідний пункт меню кардіопакету для отримання інтегралу лінійної швидкості потоку (VTI) для використання в рівнянні безперервності потоку та для визначення середнього градієнту тиску (див. нижче).
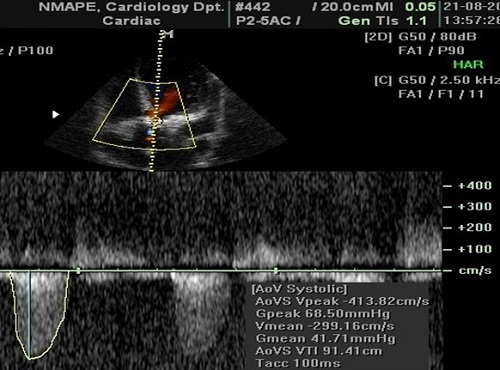
Рис. 2. ПХД потоку важкого АС, що показує максимальну швидкість та контур кривої швидкості для розрахунку середнього градієнту тиску (Максимальна швидкість АоVS Vpeak – 4,14 м/с; середній градієнт Gmean – 42 мм Hg).
Звичайно за кінцеве значення приймають середнє з трьох чи більше циклів при синусовому ритмі, та більше (5 циклів щонайменше) при нерегулярному ритмі. Слід зауважити, що слід обирати найбільш репрезентативні цикли та уникати вимірювання постекстрасистолічних циклів.
Контур кривої спектру потоку в ПХД також може домопагати в диференціації рівня та важкості обструкції. Хоча поведінка швидкостей кривої потоку є подібною при фіксованій обструкції на будь-якому рівні (клапанному, підклапанному чи над клапанному), максимальна швидкість звичайно наступає тим пізніше в систолу, чим важчою є обструкція, призводячи до більш округлого контуру кривої спектру. При легкій обструкції пікова швидкість трапляється в ранню систолу з трикутним контуром спектру, у той час як при важкому стенозі допплерівський спектр більш округлий із зміщенням пікової швидкості до середини систоли, що відбиває високий градієнт тиску протягом всієї систоли. Контур швидкісного спектру у ПХД також може допомогти у визначенні чи є обструкція фіксованою чи динамічною. Динамічна субаортальна обструкція часто призводить до формування характерного спектру з пізньою піковою швидкістю з ступінчастим вигнутим нисхідним коліном (Рис. 3).
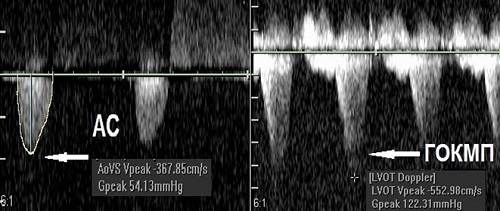
Рис. 3. Приклад помірного АС (зліва) та динамічної обструкції відтоку при гіпертрофічній кардіоміопатії (справа). Відмітьте різницю контурів допплерівських спектрів та пізнє досягнення пікової швидкості при динамічній обструкції.
Б.1.2. Середній градієнт тиску на АК. Різниця у тиску між ЛШ та аортою в систолу, або трансклапанний градієнт на АК є ще одним стандартним виміром для оцінки ступеня важкості АС [9 – 11]. Градієнти розраховуються за даними швидкостей кровотоку, відповідно, піковий градієнт отримується з пикової швиткості та, таким чином, не дає додаткової інформації до пікової швидкості. Втім, розрахунок середнього градієнту тиску на АК підчас усієї систоли має потенційні переваги та має розраховуватися. Хоча існує добра кореляція між піковим та середнім градієнтами, взаємозв’язок між піковим та середнім градієнтами залежить від контуру кривої швидкості, що змінюється залежно від ступеня важкості стенозу та швидкості кровотоку. Середній градієнт на АК легко розрахувати за допомогою сучасних кардіальних програмних пакетів, при чому він надає корисну інформацію для прийняття клінічного рішення.
Середній градієнт тиску (ΔP) розраховується (v) з використанням рівняння Бернуллі:
ΔP=4v2
Піковий градієнт розраховується по піковій (максимальній) швидкості:
Pmax=4vmax2,
а середній градієнт розраховується як середнє арифметичне всіх миттєвих градієнтів за період вигнання – функція, яка включена у більшість програмних пакетів для ехокардіографії та використовує техніку обведення контуру кривої допплерівського спектру швидкості. Відмітьте, що розрахунок потребує саме визначення середнього арифметичного миттєвих градієнтів, тобто середній градієнт не може бути розрахований просто за даними середньої швидкості кровотоку.
Це клінічне рівняння є похідним від більш складного рівняння Бернуллі, нівелюючи в’язкість та ефект прискорення з усередненням для константи, що пов’язана з щільністю крові. Крім того, спрощене рівняння Бернуллі припускає, що проксимальна швидкість перед місцем стенозу можна ігнорувати, що є доречним, тому що швидкість 1 м/с при зведенні у квадрат дає 1, а при швидкості менше за 1 м/с цей квадрат буде ще меншим. Однак, якщо проксимальна швидкість перевищує 1,5 м/с, або швидкість на АК перевищує 3 м/с, то при розрахунку пікового градієнту тиску проксимальна швидкість має бути включена до рівняння Бернуллі таким чином, що:
ΔP=4(vmax2 – vprox.2).
Більш проблематичним представляється включення проксимальної швидкості до розрахунку середнього градієнту тиску в кожній точці кривої швидкості, при чому точки швидкостей проксимальніше та в місці стенозу мають співпадати. Тому ця методика не придатна до рутинного клінічного застосування.
Джерела помилок при розрахунку градієнтів тиску
У додаток до вищезгаданих джерел помилок (невірне встановлення курсору невідповідно напрямку потоку, запис спектру потоку АР, нівелювання високої проксимальної швидкості) існує ще декілька обмежень транс аортального градієнту тиску. Найважливішим є той факт, що будь-яка недооцінка швидкості кровотоку на АК призводить до ще більшої недооцінки градієнтів тиску завдяки зведенню помилки у квадрат. Але є ще два додаткових аспекти при порівнянні градієнтів тиску розрахованих за даними допплерографії та отриманих при катетеризації серця. По-перше, піковий градієнт, розрахований по піковій швидкості при допплерографії, представляє собою максимальний миттєвий градієнт на клапані, а не різницю між піковим тиском в ЛШ та піковим тиском в аорті, отриману з запису кривих тиску при катетеризації, тому що ці піки не співпадають по часу. Таким чином, градієнт за допплером не відбиває фізіологічний вимір, а справжня різниця від піку до піку звичайно дещо менша, чим максимальна миттєва різниця тисків. Другий аспект полягає у феномені відновлення тиску (ВТ). Перехід потенційної енергії в кінетичну через звужений клапан призводить до високої швидкості та різкого падіння тиску, однак, дистальніше від отвору кровотоку знов сповільнюється. Хоча певна кількість кінетичної енергії розсіюється в серці завдяки турбулентностям та втраті в’язкості, інша порція кінетичної енергії перетворюється у потенціальну з відповідним підвищенням тиску, так званим ВТ. Відновлення тискує найбільшим при стенозах з поступовим дистальним розширенням внаслідок того, що зменшується утворення турбулентних потоків. АС з різким розширенням площі з стенотичного отвору до аорти нормального діаметру мають несприятливу геометрію для відновлення тиску. При АС ВТ (мм Hg) може бути розраховане по допплерівському градієнту, що відповідає початковому падінню тиску на клапані (4v2), ефективній площі отвору за даними рівняння безперервності потоку (ЕПО) та площі поперечного перерізу (ППП) висхідної аорти (АоА) за наступним рівнянням:
PR = 4v2 х 2ЕПО/AoA х (1 – ЕПО/AoA) [12].
Таким чином, ВТ фактично пов’язане із співвідношенням ЕПО/AoA. Оскільки для утворення відповідного градієнту потрібна відносно мала ЕПО, АоА має бути відносно невеликою для відтворення співвідношення на користь ВТ. Тобто, в клінічній практиці розмір аорти може мати ключове значення, а ВТ має прийматися до уваги переважно у пацієнтів з діаметром кореня аорти та висхідної аорти <30 mm [12]. Особливо це може мати значення при вродженому АС. Втім, у більшості дорослих з набутим АС значення ВТ є малим, та може ігноруватися при діаметрі аорти >30 мм. Але, однак, якщо діаметр аорти перевищує 30 мм, слід пам’ятати, що початкове падіння тиску на переході ЛШ – vena contracta за даними допплерографії може бути значно більшим, ніж реальне падіння тиску в місці стенозу, що представляє патофізіологічно відповідний вимір [12].
Дані рекомендації з метою прийняття клінічного рішення у пацієнтів з клапанними ураженнями рекомендують неінвазивну оцінку за допомогою допплерівської ЕхоКГ [2, 3, 13, 14]. Катетеризація серця сьогодні не є рекомендованою за винятком випадків, коли ЕхоКГ не дозволяє встановити кількісний діагноз або не співпадає з об’єктивною клінічною картиною. Оцінка прогнозу клінічних виходів в більшості досліджень сьогодні базується саме на використанні допплерівських досліджень.
Б.1.3. Площа отвору. Допплерівські дані про швидкість та градієнти тиску залежать від потоку. Тобто при наявній певній площі отвору швидкість та градієнт підвищуються чи падають при відповідних змінах об’єму трансаортального потоку. Розрахунок площі стенотичного отвору або площі АК (ПАО) може дуже допомогти при оцінці ступеня важкості АС коли об’єм транс аортального потоку дуже низький або дуже високий, хоча навіть ступінь відкриття клапану може варіювати в певній мірі з коливанням об’єму транс аортального потоку (див. нижче).
ПАК розраховується за допомогою рівняння безперевності потоку ( 4), концепція якого полягає, що ударний об’єм (УО), що викидається в виносний тракт ЛШ (ВТЛШ) весь проходить через стенотичний отвір (ПАО), таким чином, УО є однаковим на обох етапах – ВТЛШ та ПАО:
УОАК = УОВТЛШ.
Зважаючи на те, що об’ємний потік через будь-яку ППЗ дорівнює множенню ППП на період вигнання (VTI спектру систолічного кровотоку), це рівняння може бути відображене як:
ПАО х VTIАК = ПППВТЛШ х VTIВТЛШ
Таким чином,
ПАО = (ПППВТЛШ х VTIВТЛШ) / VTIАК [15, 16].
Рішення рівняння безперервності потоку (РБП) потребує трьох вимірів:
● постійно-хвильового спектру потоку через стенозований АК з визначенням VTI;
● діаметру ВТЛШ для розрахунку округлої ППП ВТЛШ;
● імпульсно-хвильового спектру систолічного потоку в ВТЛШ з визначенням VTI.
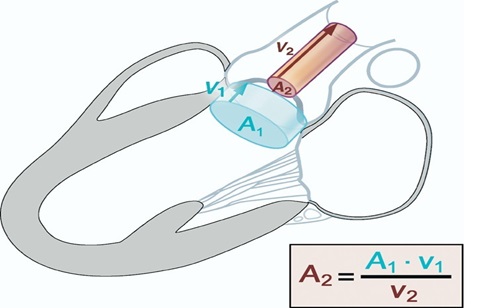
4. Схематична діаграма рівняння безперервності потоку [1].
Ударний об’єм в виносному тракті лівого шлуночка
Точний розрахунок УО залежить від акуратного виміру діаметру ВТЛШ та коректної реєстрації швидкостей. Дуже важливо, щоб обидва виміри робилися на одній й тій самій відстані від АК. Якщо можливе отримання чіткої кривої швидкості на рівні кільця АК, слід віддавати перевагу цій точці (особливо при вродженому АС з куполоподібним вибуханням АК). Втім, у багатьох пацієнтів прискорення потоку відбувається вже на рівні кільця АК або навіть проксимальніше, особливо при значному кальцинозі АК, тому для отримання імпульсно-хвильового ламінарного спектру без дисперсії турбулентностей в таких випадках пробний об’єм слід встановлювати на 0,5-1,0 см апікальніше. В цих випадках діаметр ВТЛШ має виконуватися на тій самій відстані від клапану (Рис. 5). Однак, слід пам’ятати, що у багатьох пацієнтів апікальніше поперечний зріз ВТЛШ починає наближатися до еліпсу, що може призвести до недооцінки ППП ВТЛШ, і, як наслідок, недооцінки УО та ПАО [17]. Діаметр вимірюється від внутрішнього краю септального ендокарду до внутрішнього краю передньої мітральної стулки з боку ВТЛШ в середині систоли. Вимір діаметру є найбільш точним при використанні режима «zoom» при правильному встановленні датчика та підсилення сигналу з оптимальною візуалізацією. Звичайно, використовується середнє арифметичне трьох чи більше циклів при синусовому ритмі чи п’яти чи більше послідовних циклів при аритміях. При дотриманні цих технічних аспектів, діаметр ВТЛШ можна точнов виміряти у практично всіх пацієнтів.
Після цього ППП ВТЛШ розраховується як площа кругу з урахуванням вище описаних обмежень:
ПППВТЛШ = π х (D/2)2, або πD2/4),
де D - діаметр. Допплерівський спектр систолічного кровотоку отримується в ІХД з апікального доступу в п’ятикамерній або трьохкамерній позиції.
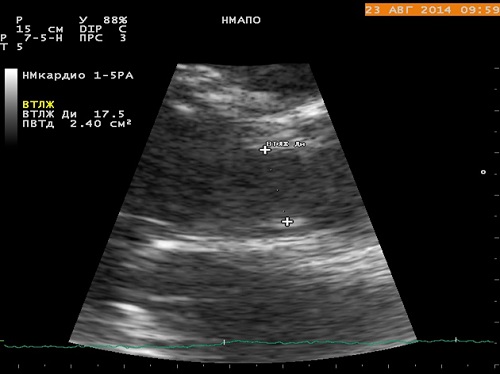
Рис. 5. Діаметр виносного тракту лівого шлуночка вимірюється в парастернальній позиції по довгій вісі в середині систоли від біло-чорної межі фаз септального ендокарду до передньої мітральної стулки паралельно площині АК на відстані 0,5-1,0 см від площі аортального отвору.
Пробний об’єм ІХД встановлюється проксимальніше АК таким чином, щоб його положення відповідало місцю виміру діаметру ВТЛШ. При оптимальній позиції пробного об’єму запис показує чітку спектральну криву швидкостей систолічного потоку з чітко визначеним піком та вузьким «конвертом» швидкостей протягом систоли (Рис. 6). Як згадувалось вище, у багатьох пацієнтів цього досягти неможливо внаслідок конвергенції потоку, яка прихводить до дисперсії спектрів швидкостей (aliasing). В таких випадках пробний об’єм повільно зміщується у напрямку верхівки до досягнення чіткої кривої спектру. VTI вимірюється шляхом обведення щільної модальної швидкості протягом всієї систоли від початку до кінця [18].
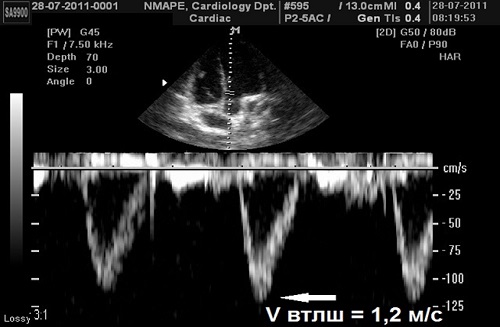
Рис. 6. Швидкості систолічного потоку в ВТЛШ отримуються з апікального доступу в п’ятикамерній чи трьохкамерній позиції. При цьому використовують ІХД с пробним об’ємом 3-5 мм, що встановлюється в ВТЛШ проксимальніше місця прискорення потоку. Оптимальний сигнал має показувати чіткий швидкісний спектр з вузьким «конвертом» швидкостей протягом всього спектру. Максимальна швидкість вимірюється як показано на рисунку. VTI вимірюється обведенням модальної швидкості (середина щільного «конверту») для використанні у рівнянні безперервності потоку або для розрахунку УО.
Обмеження застосування рівняння безперервності потоку
Варіабельність рішення РБП в клінічних умовах залежить від варіабельності визначення кожного з трьох вище названих вимирів, а також варіабельності в отриманні зображення та вимірів записаних даних. Отримання спектрів потоку на стенотичному АК та потоку в ВТЛШ мають низьку внутрішньо- та міжоператорську варіабельність (~3–4%) як при записі даних та і при визначенні на записаних даних для досвіченої лабораторії. Втім, визначення варіабельності виміру діаметру ВТЛШ варіює від 5 до 8%. При зведенні діаметру ВТЛШ в квадрат для визначення ППП, така похибка є потенційним джерелом помилки при визначенні ПАО за допомогою рівняння безперервності потоку. Якщо трансторакальна візуалізація не є адекватною для визначення діаметру ВТЛШ, при необхідності прийняття клінічного рішення рекомендується отримання цієї інформації за даними ЧСЕхоКГ.
Акуратність визначення УО в виносному тракті також потребує ламінарного потоку з просторово плоским профілем потоку (тобто, швидкість в центрі та на краю потоку є більш-менш однаковою). Коли субаортальні швидкості є патологічно високими, наприклад, при субаортальному стенозі або субаортальній мембрані, розрахунок УО в цьому локусі не буде точним. При комбінації стенозу та регургітації висока швидкість субаортального потоку може призвести до наложення спектру профіля потоку через ВТЛШ, що може обмежувати акуратність вимірів. Якщо швидкість потоку в ВТЛШ має бути виміряна на певній відстані до аортального кільця внаслідок конвергенції потоків, профіль швидкісного спектру може наскладуватися з найвищими швидкостями поблизу МШП. Розташування пробного об’єму всередині ВТЛШ може надати значення, близькі до середніх, в той час як розташування пробного об’єму ближче до МШП чи передньої стулки МК може, відповідно зависити чи занизити результат.
Вірогідність розрахунку ПАО за допомогою РБП була підтверджена в клінічних та експериментальних дослідженнях [15, 16, 19]. Крім того, площа отвору АК, розрахована за РБП, є надійним предиктором клінічних виходів та інструментом прийняття клінічного рішення [13, 20]. Звичайно, що розрахунки є надійними тільки при дотриманні перелічених технічних аспектів отримання даних та вимирів. Крім того, існують певні теоретичні аспекти щодо визначення площі отвору за РБП.
По-перше, РБП визначає ефективну площу клапану, тобто, ту площу, через яку поток проходить через клапан, а не суто анатомічну площу отвору клапану. Ефективна площа клапану є меншою за анатомічну завдяки скороченню площі потоку через отвір, що визначається скороченням та коефіцієнтами витрат для даної геометрії отвору [20]. Хоча різниця між ефективною та анатомічною площею клапану може пояснювати деякі розбіжності між допплерівським РБП та рівнянням Горліна при катетеризації, сьогодні існує достатньо доказових даних щодо надійності використання РБП. Загальна вага доказових даних сьогодні підтримує ту концепцію, що саме ефективна, а не анатомічна площа отвору є основним предиктором клінічних виходів.
Другим потенційним обмеженням визначення площі отвору, як маркера важкості стенозу є зміни площі клапану, що спостерігаються при зміні рівня потоку [22, 23]. У дорослих з АС на нормальною функцією ЛШ ефекти рівня потоку є мінімальними, а розрахунки ефективної площі отвору клапану є звичайно коректними. Втім, цей ефект може бути значущим при наявності вираженої супутньої дисфункції ЛШ, коли ефективна площа отвору уявляється зменшеною за рахунок зниженого розкриття стулок, хоча важкого стенозу немає. Найбільш яскравим прикладом цього феномену є недостатність розкриття стулок АК при роботі імплантованого шлуночкового допоміжного пристрою («штучний ЛШ»). Іншим прикладом є зменшення розкриття нормальних стулок АК при важкій систолічній дисфункції ЛШ. Втім, ефект зниженого потоку може бути використаний як диференційно-діагностичний інструмент при АС з дисфункцією ЛШ для ідентифікації важкого АС, як обговорюється нижче.
Серійні виміри
При виконанні серійних вимірів підчас спостереження хворих слід відмичати в деталях будь-які значущі зміни:
● переконайтеся, що швидкості кровотоку на АК записуються в тій самій позиції з такою ж самою якістю (завжди застосовуйте для оцінки вікно, де отримуються найвищі швидкості).
● при зміні результату ПАО при повторному вимірі переконайтеся у відсутності похибок у вимірах різних компонентів РБП. Діаметр ВТЛШ у дорослих протягом часу звичайно не змінюється.
Б.2. Альтернативні методи оцінки важкості АС (Рівень рекомендацій 2; можуть застосовуватись для отримання додаткової інформації, якщо потрібно, у обраних пацієнтів)
Б.2.1. Спрощене рівняння безперервності потоку.
Спрощене РБП базується на концепції, що при стенозі нативного АК контур кривої швидкості в ВТЛШ та аорті є подібними, таки чином, співвідношення інтегралу лінійної швидкості потоку VTI в ВТЛШ до VTI на АК є майже ідентичним до співвідношення пікових швидкостей V в ВТЛШ та на АК, відповідно [19, 24]. Таким чином РБП може бути спрощене до:
ПАО = ПППLVOT х VLVOT / VАК
Цей метод є загально менш прийнятним, тому що більшість експертів вважає, що він дає більшу варіабельність результатів з ширшою похибкою, порівняно з використанням в РБП VTI.
Б.2.2. Співвідношення швидкостей. Іншим підходом до зменшення вірогідності похибки, пов’язаної з виміром діаметру ВТЛШ є вилучення ППП з спрощеного РБП. Це співвідношення швидкостей (СШ) без розміру площі ВТЛШ виражає розмір ефективної площі отвору АК, як пропорцію (частину) площі ВТЛШ:
СШ = VВТЛШ / VАК
Також для розрахунку співвідношення можна використовувати VTI, тому що існує висока кореляція між інтегралом лінійної швидкості потоку і його піковою швидкістю. При відсутності клапанного стенозу співвідношення звичайно наближається до 1, при чому менші значення вказують на стен озування – чим менше значення, тим більш важкий стеноз. Про важкий стеноз свідчить значення співвідношеня ≤0,25, відповідаючи площі клапану ≤25% від нормальної [19]. Певною мірою такий розрахунок співвідношення швидкостей нормалізується до площі поверхні тіла, тому що співвідношення відображує співвідношення реальної площі отвору АК до очікуваної площі отвору у кожного даного пацієнта незалежно від його соматотипу. Втім, цей розрахунок ігнорує варіабельність розмірів ВТЛШ поза варіабельністю розмірів тіла.
Б.2.3. Планіметрія площі АК. Множинні дослідженя оцінювали метод прямої планіметрії площі отвору АК за даними 2-вимірної або 3-вимірної трансторакальної або черезстравохідної ЕхоКГ [25–27]. Планіметрія може бути прийнятною альтернативою оцінки ступеня важкості АС, якщо допплерівська оцінка є ненадійною. Втім, пряма планіметрія може бути дуже неточною при вираженому кальцинозі АК за рахунок створення множинних тіней чи реверберацій, що обмежують точну ідентифікацію країв отвору. Також потрібна обережність при визначенні мінімальної площі отвору по краях стулок, щоб не переплутати справжній мінімальний отвір з більшим за площею зрізом проксимальніше, тобто ближче до комісур, особливо при вродженому АС з куполоподібним вибуханням стулок. Крім того, як згадувалося вище, ефективний розрахунковий отвір є кращим предиктором виходів порівняно з анатомічною площею отвору.
Б.3. Експериментальні описання важкості АС (Рівень рекомендацій 3 – не рекомендовано для рутинної клінічної практики)
Інші гемодинамічні детермінанти важкості АС, такі як резистентність клапану, процент втрати УО ЛШ та коефіцієнт втрати енергії, базуються на різних математичних похідних взаємозв’язку між потоком та трансклапанним падінням тиску [28–32]. Зважаючи на те, що ВТ в висхідній аорті продемонструвало покращення кореляції між інвазивно та неінвазивно отриманими даними щодо трансклапанних градієнтів тиску, ці показники можуть бути особливо корисними за наявності високого серцевого викиду, помірному звуженні клапанного отвору та, найважливіше, нерозширеній висхідній аорті [12, 33].
Найбільшим обмеженням для використання цих нових індексів полягає у недостатній кількості повздовжніх даних проспективних досліджень. Таким чином, їх валідація очікує на проведення проспективних досліджень кінцевих точок, тому сьогодні вони рутинно для прийняття клінічних рішень не використовуються [28].
Б.4. Вплив супутніх кардіальних станів на визначення ступеня важкості АС
Б.4.1. Супутня систолічна дисфункція ЛШ. При співіснуванні систолічної дисфункції ЛШ та важкого АС швидкість та градієнт тиску на АК можуть бути низькими, незважаючи на малу площу ефективного отвору, що описується терміном «АС з низьким градієнтом внаслідок низького потоку». Широко використоване визначення «АС з низьким градієнтом внаслідок низького потоку» включає наступні ознаки:
· Ефективна ПАО <1,0 cm2 [2, 34, 35];
· Фракція викиду ЛШ <40%;
· Середній градієнт тиску на АК <40 мм Hg.
З метою отримання додаткової інформації щодо змін швидкості трансаортального потоку, середнього градієнту тиску та площі ефективного отвору у відповідь на збільшення кровотоку, а також визначення скоротливої відповіді на навантаження, що визначається змінами УО чи фракції викиду, сьогодні звичайно виконують стрес-ЕхоКГ з добутаміном. Ці дані можуть бути корисними для диференціації двох клінічних ситуацій:
● Важкий АС, що викликає систолічну дисфункцію ЛШ. Трансаортальна швидкість є потік-залежною. Таким чином, недостатність міокардіальної функції ЛШ при важкому АС може призводити до формування дуже помірної пікової швидкості та середнього градієнту тиску на АК при малій ефективній площі отвору. В цій ситуації протезування АК зменшує пост навантаження та може призвести до нормалізації фракції викиду ЛШ.
● Помірний АС з дисфункцією ЛШ іншої етіології (напр., інфаркт міокарду чи первинна кардіоміопатія). Ефективна площа отвору є малою, тому що ЛШ не здатний генерувати достатньо енергії для подолання інерції, що потрібна для максимально можливого розкриття АК. В ції ситуації протезування АК скоріше не призведе до покращення міокардіальної функції ЛШ.
Пацієнт з низькою фракцією викиду, але швидкість на АК 4,0 м/с або середнім градієнтом 40 мм Hg не має важкої дисфункції ЛШ. ЛШ в такому випадку демонструє нормальну відповідь на високе пост навантаження, а функція ЛШ має відновитися по ліквідації стенозу АК. Тому такому пацієнту не потрібне проведення стрес-ЕхоКГ.
Протокол стрес-ЕхоКГ з добутаміном для оцінки важкості АС в умовах дисфункція ЛШ використовує низькі дози починаючи з 2,5 або 5 мкг/кг/хв. зі ступінчастим підвищенням дози добутаміну кожні 3-5 хв. до максимальної дози 10 – 20 мкг/кг/хв. При цьому існує ризик виникнення аритмії, тому слід запобігати використання високих доз добутаміну та мати можливість для проведення інтенсивної терапії підчас проведення процедури. Інфузію добутаміну слід припинити якомога раніше по досягненні позитивного результату тесту або по досягненні ЧСС вище 10 – 20 уд./хв. вище базової або вище 100 уд./хв., маючи на увазі досягнення максимального інотропного ефекту. Крім того, введення добутаміну слід припинити при розвитку характерних симптомів, падінні артеріального тиску або розвитку клінічно значущих аритмій.
Допплерівські дані записуються на кожній ступені навантаженя, включаючи швидкість потоку в ВТЛШ в апікальній позиції. Швидкість потоку на стенозованому АК оптимально записується з того вікна, яке дає можливість запису найвищої швидкості допплерграми, хоча деякі лабораторії надають перевагу запису з однієї фіксованої позиції з метою прискорення отримання інформації та стандартизації процесу дослідження. Діаметр ВТЛШ при цьому вимірюється в реституції на початку проби, після чого цей самий діаметр використовується для визначення ПАО за РБП на кожній послідовній ступені навантаження.
Визначення фракції викиду в двох взаємоперпендикулярних позиціях за Симпсоном на кожній стадії навантаження допомагає кількісно оцінити покращення скоротливої здатності ЛШ.
Заключення стрес-ЕхоКГ з добутаміном має включати пікову швидкість потоку на стенозованому АК, середній градієнт тиску, ефективну площу отвору та фракцію викиду. Ці показники бажано вказувати на кожній з стадій навантаження для оцінки достовірності вимірів, чи принаймні на початку дослідження та на піковій дозі добутаміну. Роль стрес-ЕхоКГ з добутаміном є вирішальною при прийнятті клінічного рішення у дорослих з АС, коли дані щодо оцінки важкості є протиречливими або виходять за рамки даних рекомендацій. Знахідки, що ми можемо рекомендувати, як надійні, включають:
● Збільшення ефективної площі отвору протягом проби до >1,0 cm2 свідчить, що стеноз не є важким [36].
● Важкий стеноз визначається піковою швидкістю потоку на АС в ПХД >4,0 м/с або середнім градієнтом тиску >40 мм Hg при відсутності збільшення ПАО вище 1,0 см2 при будь-якому рівні кровотоку (тобто на максимальному фармакологічному навантаженні) [35].
● Відсутність контрактильного резерву (нездатність ЛШ наростити УО або фракцію викиду >20%) є пре диктором високого хірургічного ризику та поганого довгострокового прогнозу, хоча протезування АК може покращити функцію ЛШ та виходи навіть в цій підгрупі пацієнтів [37].
Для усіх інших варіантів результатів щодо можливого включення їх в рекомендації потрібна більша кількість доказових даних.
Б.4.2. Стрес-ЕхоКГ з фізичним навантаженням. Як описано в попередньому підрозділі, стрес-ЕхоКГ з добутаміном застосовується для оцінки контрактильного резерву ЛШ та визначення важкості АС в умовах дисфункції ЛШ. Для оцінки функціонального статусу пацієнта та ступеня важкості АС додатково може бути використана також стрес-ЕхоКГ з фізичним навантаженням. Декілька дослідників виказували припущення, що зміни гемодинаміки підчас фізичного навантаження можуть надати кращі свідчення про важкість стенозу, ніж результат дослідження, отриманий в стані спокою. Саме, прогресуючий розвиток симптомів можна розцінювати як ознаку фіксованої ефективної площі отвору, що не може збільшитися у відповідь на збільшення об’єму трансаортального кровотоку. Хоча клінічні дослідження, що порівнювали групи пацієнтів з різною важкістю АС і підтримують цю гіпотезу та дають певне розуміння патофізіології захворювання, стрес-ЕхоКГ з фізичним навантаженням у окремих пацієнтів в більшості випадків неє методикою, що може допомогти у прийнятті клінічного рішення. Хоча проба з дозованим фізичним навантаженням є прийнятою для стратифікації ризику оцінки функціонального класу пацієнтів з безсимптомним АС [2, 3], лишається неясним, чи додає ехокардіографічне дослідження підчас навантаження якусь цінну додаткову інформацію.
Хоча існують роботи про те, що підвищення середнього градієнту тиску на стенозованому АК має предиктивну цінність щодо прогнозу та надає додаткову інформацію поза таку при звичайній пробі з фізичним навантаженням [23], потрібно більше доказованих даних для валідації цих знахідок з тим, що рекомендувати їх для рутинного використання в клінічній практиці.
Б.4.3. Гіпертрофія лівого шлуночка. Гіпертрофія ЛШ звичайно супроводжує АС як наслідок хронічного підвищення постнавантаження обструктивного (клапанного) ґенезу, або як наслідок супутньої артеріальної гіпертензії. Гіпертрофія ЛШ типово носить концентричний характер та призводить до зменшення порожнини шлуночку за рахунок потовщення стінок та діастолічної дисфункції ЛШ. Зменшення порожнини ЛШ призводить до пропорційного зниження УО навіть при збереженій фракції викиду, тому навіть при важкому стенозі швидкість та середній градієнт можуть бути меншими, ніж очікувалося для даної ефективної площі отвору. У цій ситуації також навіть при збереженій фракції викиду ЛШ коректним буде використання РБП. У багатьох жінок з невеликим соматотипом відповідне мають місце маленькі розміри серця та ВТЛШ, тому в цих випадках доцільною є індексація площі клапану до площі поверхні тіла.
Б.4.4. Артеріальна гіпертензія. Гіпертензія супроводжує 35-45% випадків АС. Хоча недавні дослідження in vitro продемонстрували, що системний тиск не може прямо вплинути на трансклапанний градієнт та визначення ПАО [38], підвищення постнавантаження може призводити до змін фракції викиду та об’єму кровотоку через стенозований АК. Наявність гіпертензії, таким чином, може переважно вплинути на кровопотік та градієнти тиску, ніж на результат вимірів ПАО за даними РБП. Втім, оцінка важкості АС [39 – 41] при неконтрольованій гіпертензії може не дуже акуратно відбивати важкість ураження. Тому перед ехокардіографічною оцінкою рекомендований по можливості адекватний контроль артеріального тиску. При АС також ЕхоКГ-заключення має включати вимір артеріального тиску, отриманого підчас проведення дослідження, що дозволить порівняння результатів серій ехокардіографічних досліджень та інших клінічних даних.
Б.4.5. Аортальна регургітація. Близько 80% дорослих з АС також мають аортальну регургітацію (АР), але вона звичайно носить легкий або помірний характер, значно не впливаючи на кількісну оцінку важкості стенозу. Якщо супутня АР є важкою, визначення важкості АС все одно лишається точним, включаючи максимальну швидкість, середній градієнт та ПАО. Втім, внаслідок високого трансаортального об’ємного кровотоку максимальна швидкість та середній градієнт будуть вище, ніж очікується для даної ефективної площі отвору. В такій ситуації для прийняття клінічного рішення важливе точне кількісне заключення стосовно як стенозу АК, так і недостатності [42]. Комбінація помірного АС та помірної АР сумарно відповідає важкій комбінованій аортальній ваді.
Б.4.6. Мітральні вади. Мітральна регургітація є поширеним явищем серед літніх людей з АС як наслідок перевантаження ЛШ тиском або завдяки наявній супутній мітральній ваді. При наявності МР важливо диференціювати регургатацію внаслідок первинної патології мітрального клапану від вторинної регургітації, пов’язаної з АС. Розміри, наявність гіпертрофії, систолічну та діастолічну функцію ЛШ слід оцінювати, використовуючи стандартні підходи. Систолічний тиск в легеневій артерії слід оцінювати по піковій швидкості трикуспідальної регургітації та визначенню тиску в правому передсерді (центральному венозному тиску). Ступінь МР не впливає на оцінку важкості АС за винятком двох можливих ускладнюючих ситуацій. По-перше, при важкій МР об’єм трансаортального кровотоку може зменшуватися призводячи до падіння градієнту тиску навіть при наявності важкого АС, хоча розрахунок ПАО за РБП в цих умових лишається коректним. По-друге, високошвидкісна МР може бути підчас допплерографії бути прийнята за АС внаслідок того, що обидва систолічних спектри мають однаковий напрям від верхівки. Найбільш надійним прийомом є різниця в часових характеристиках допплерівських спектрів в ПХД. Спектр МР довший, починається відразу від закриття мітрального клапану та продовжується до його наступного відкриття. Контур кривої швидкості МР також може допомогти для диференціації сигналів, якщо мітральна недостатність хронічна, але контур спектру гострої МР може бути дуже подібним до спектру АС. Високий тиск в ЛШ внаслідок АС може викликати переоцінку важкості МР, якщо для використання важкості МР використовується лише площа потоку. Ретельна оцінка механізму МР є вирішальною при прийнятті рішення про об’єм оперативного втручання.
Мітральний стеноз (МС) може приводити к низькому серцевому викиду та, відповідно, зниженню градієнта на АК внаслідок зменшеного об’єму кровотоку.
Б.4.7. Високий серцевий викид. Високий серцевий викид у пацієнтів на гемодіалізі, з анемією, АВ-фістулою або іншими станами, що призводять до збільшення серцевого викиду, можуть викликати відносно високі градієнти навіть при наявності легкого чи помірного АС. Це може призводити до гіпердіагностики АС, особливо якщо є складності в розрахунку ПАО за наявності динамічної обструкції ВТЛШ. В цій ситуації контур спектру ПХД з дуже ранньою піковою швидкістю допоможе оцінити ступінь важкості коректно.
Б.4.8. Висхідна аорта. На додаток до оцінки етіології та гемодинамічної важкості АС, ехокардіографічна оцінка дорослих з вадою АК повинна включати оцінку аорти з вимірами діаметрів на рівні синусів Вальсальви та висхідної аорти. Розширення кореня аорти асоціюється з двостулковим АК, що є причиною АС у близько 50% дорослих, а розміри аорти можуть впливати на час та тип оперативного втручання. В деяких випадках може знадобитися додаткові методи візуалізації (КТ чи МРТ) для більш повної оцінки стану аорти.
В. Як класифікувати аортальний стеноз
АС найкраще описується за специфічними цифровими значеннями максимальної швидкості, середнього градієнту та ефективної площі отвору. Але всі наявні рекомендації АСС/АНА та ESC поділяють стеноз на ступені важкості. Поділ важкості АС на легкий, помірний чи важкий служать кращому клінічному прийняттю рішень. У більшості пацієнтів ці три ступеня важкості (Рівень I) у поєднанні з клінічними об’єктивними даними, оцінкою АР та функції ЛШ є цілком адекватними для прийняття клінічного рішення. Втім, у обраних пацієнтів, наприклад с важкою систолічною дисфункцією ЛШ, допоміжним може бути застосування додаткових вимірів та параметрів.
Існуючі межі значень для ступеней важкості АС наведені в Таб. 3, в яку також сьогодні доданий параметр наявності аортосклерозу, що відокремлюється від легкого стенозу (якщо в заключенні виставляється аортосклероз, подальші розрахунки кількісних показників не потрібні). При обстеженні пацієнта з клапанною вадою серця до цих розрахункових граничних значень слід відноситися з обережністю в тому сенсі, що жоден з них поодинці не може прийнятий для фінального заключення. Натомість, рекомендується інтегральний підхід з урахуванням ПАО, швидкості / градієнту разом з функцією ЛШ, стану об’ємного кровотоку та даних об’єктивного обстеження. Слід відмітити, що існуючі рекомендації АСС/AHA та ESC по веденню хворих з клапанними вадами серця надають дещо різні межі ступеней важкості АС (Таб. 3) [2, 3].
Таблиця 3. Рекомендації з класифікації ступеней важкості АС.
|
|
Аортосклероз
|
Легкий АС
|
Помірний АС
|
Важкий АС
|
|
Пікова швидкість потоку на АК (м/с)
|
≤2,5 м/с
|
2,6–2,9
|
3,0–4,0
|
>4,0
|
|
Середній градієнт (мм Hg)
|
–
|
<20б (<30a)
|
20-40б (30-50a)
|
>40б (>50a)
|
|
ПАО (см2)
|
–
|
>1,5
|
1,0-1,5
|
<1,0
|
|
Індекс ПАО (см2/м2)
|
–
|
>0,85
|
0,60–0,85
|
<0,60
|
|
Співвідношення швидкостей
|
|
>0,50
|
0,25-0,50
|
<0,25
|
аРекомендації ESC
бРекомендації АСС/АНА
Нормальна ПАО у дорослих складає ~3,0–4,0 см2. Важкий стеноз наступає, коли ПАО зменшується до ~25% від висхідного нормального значення, тому за загальну межу важкого та помірного стеноза прийнята ПАО 1,0 см2. Роль індексації ПАО до площі поверхні тіла є протиречною, в першу чергу тому, що сучасні алгоритми для визначення соматотипу, такі як площа поверхні тіла (ППТ), не обов’язково відбивають належне нормальне значення ПАО у пацієнтів з ожирінням, тому що площа клапанних отворів не збільшується пропорційно зростанню маси тіла. Втім, індексація ПАО до ППТ є важливою у дітей, підлітків та дорослих з мікросоматотипом, у яких абсолютне значення ПАО може здаватися наднизьким, хоча насправді має місце тільки помірний АС. Іншим підходом до клінічного рішення є порівняння ПАО та його індексу з співвідношенням швидкостей в ВТЛШ та на стенозованому АК.
Ми рекомендуємо виносити в заключення як пікову швидкість на стенозованому АК, так і середній градієнт тиску. В обсерваційних клінічних дослідженнях максимальна швидкість потоку 4 м/с відповідає середньому градієнту тиску ~ 40 мм Hg, а максимальна швидкість 3 м/с – середньому градієнту ~20 мм Hg. Хоча існує загальна кореляція між піковим та середнім градієнтами тиску не стенозованому АК, цей взаємозв’язок залежить від контуру спектру, що може варіювати залежно від ступеня важкості стенозу та об’єму кровотоку.
В клінічній практиці у багатьох пацієнтів зустрічаються розбіжності при визначенні важкості стенозу між піковою швидкістю (та середнім градієнтом) з одного боку, та розрахунковою ПАО – с іншого.
Перший крок, який слід зробити у пацієнтів з розрахунковою ПАО більше або менше відносно очікуваної для отриманої пікової швидкості або середнього градієнту – перевірити точність отриманих розрахункових ехокардіографічних даних (см. вище джерела помилок).
Наступним кроком оцінки наявної розбіжності в визначення ступеня важкості АС є оцінка фракції викиду ЛШ та ступеня важкості супутньої АР. Якщо серцевий викид є низьким завдяки малій порожнині ЛШ або низькій фракції викиду, при маленькій ПАО має право бути низька пікова швидкість потоку на стенозованому АК. Якщо трансаортальний об’ємний кровоток є високим внаслідок вираженої супутньої АР, ПАО може бути >1,0 см2 навіть при досі високих піковій швидкості та середньому градієнті. Також може бути корисним порівняння розрахункового УО за даними діаметру та VTI в ВТЛШ та розрахункового УО за даними біпланового метода Симпсона з методю підтвердження низького чи високого трансаортального об’ємного кровотоку.
Якщо перегляд первинних даних підтверджує точність вимірів та немає клінічних даних за зворотній стан з високим серцевим викидом (напр., сепсис, гіпертиреоз, тощо), то у пацієнта з піковою швидкістю на АС >4 м/с та ПАО ≥1,0 см2 скоріш за все має місце комбінована помірна аортальна вада (помірний АС / помірна АР) або велика ППТ. В такій ситуації пікова швидкість на стенозованому АК є кращим предиктором прогнозу, ніж ПАО, тому виправдано визначення аортальної вади як «важкої».
Якщо перехгляд первинних даних підтверджує точність вимірів та немає клінічних даних за стан з низьким середнім викидом, то у пацієнта з піковою швидкістю на АС <4 м/с та ПАО <1,0 см2 скоріш за все має місце помірний АС з маленькою ППТ. Пікова швидкість АС є кращим маркером важкості АС при мікросоматотипі та нормальному об’ємі трансаортального потоку (Таб. 4).
Таб. 4. Розрішення можливих розбіжностей при оцінці важкості АС.
|
Швидкість потоку АС >4,0 м/с та ЕПО >1,0 см2
1. Перевірте діаметр ВТЛШ та порівняйте с попередніми вимірами
2. Перевірте якість запису спектру потоку в ВТЛШ щодо прискорення швидкості (ранній чи пізній пік)
3. Розрахуйте індекс ЕПО АК, якщо:
а) Зріст <135 см
б) ППТ <1,5 м2
в) ІМТ <22 кг/м2
4. Оцініть ступінь важкості АР
5. Проведіть оцінку на предмет високого серцевого викиду
а) Ударний об’єм за даними ІХД в ВТЛШ
б) Розрахункові ФВ і ударний об’єм ЛШ в В-режимі
Вірогідні причини: високий серцевий викид, помірна-важка АР, великі розміри тіла
|
|
Швидкість потоку АС ≤4,0 м/с та ЕПО ≤1,0 см2
1. Перевірте діаметр ВТЛШ та порівняйте с попередніми вимірами
2. Перевірте якість запису спектру потоку в ВТЛШ щодо положення пробного об’єму (відстань від АК)
3. Розрахуйте індекс ЕПО АК, якщо:
а) Зріст <135 см
б) ППТ <1,5 м2
в) ІМТ <22 кг/м2
4. Проведіть оцінку на предмет низького трансаортального систолічного об’єму
а) Ударний об’єм за даними ІХД в ВТЛШ
б) Розрахункові ФВ і ударний об’єм ЛШ в В-режимі
в) Ступінь важкості МР
г) Наявність мітрального стенозу
5. При ФВ ЛШ <55%
а) Оцініть ступінь кальцинозу клапану
б) Вирішити питання про доцільність стрес-ЕхоКГ з добутаміном
Вірогідні причини: низький серцевий викид, важка МР, маленькі розміри тіла
|
III. МІТРАЛЬНИЙ СТЕНОЗ
Ехокардіографія відіграє головну роль у прийнятті рішень щодо МС, дозволяючи якісне підтвердження діагнозу, кількісне визначення ступеня важкості та його наслідків, та аналіз анатоміх клапану.
A. Причини та анатомічні ознаки
Мітральний стеноз є найбільш часте клапанне ускладнення ревматизму. Навіть в індустріалізованих країнах переважна більшість випадків – наслідок ревматизму, тому що інші причини є дуже рідкісними. Зважаючи на зменшення розповсюдженості ревматичних клапанних вад серця, МС сьогодні став найменш розповсюдженою лівою набутою ізольованою вадою серця. Втім, він досі відповідає за ~10% лівосторонніх клапанних вад в Європі та лишається досить частим в країнах, що розвиваються [43, 44].
Головним механізмом розвитку ревматичного МС є спаяння стулок по комісурах. До інших анатомічних уражень відносяться скорочення та спаяння хорд, потовщення стулок та, пізніше, протягом розвитку хвороби, надлишковий кальциноз структур клапанного апарату, що також може поглиблювати рестрикцію руху стулок.
Цей механізм суттєво відрізняється від дегенеративного МС, при якому головним ураженням є кальциноз мітрального кільця. Такий стан часто спостерігається у літніх пацієнтів, часто асоційований з гіпертензією, атеросклерозом та іноді АС. Втім, звичайно кальциноз мітрального кільця має дуже слабкі або взагалі не має гемодинамічних наслідків, якщо він ізольований. При цьому, кальциноз мітрального кільця частіше викликає МР, ніж МС. В дуже рідких випадках дегенеративний МС має гемодинамічні наслідки у випадку суттєвого потовщення стулок та/чи їх кальцинозі. Кальциноз необхідний в такому випадку для розвитку рестрикції руху стулок, оскільки при дегенеративних змінах мітрального клапану у літніх відсутнє злиття чи спаяння стулок по комісурах. Потовщення чи кальциноз стулок при цьому переважає на основі стулок, у той час як при ревматизмі основні зміни стулок відбуваються з їхніх країв.
Вроджений МС головним чином є наслідком аномалій розвитку під клапанного апарату. Інші причини описані в літературі дуже рідко: системні запальні захворювання сполученої тканини (напр., системний червоний вовчак), інфільтративні захворювання, карциноїд серця, ятрогенні медикамент-індуковані клапанні ураження. При цьому звичайно розвиваються потовщення стулок та рестрикція розкриття, а злиття чи спаяння стулок – дуже рідко.
Б. Як оцінювати мітральний стеноз
Б.1. Показники важкості мітрального стенозу
Б.1.1. Градієнт тиску (Рівень рекомендацій 1). Діастолічний градієнт тиску визначається за трансмітральною швидкістю з використанням спрощенного рівняння Бернуллі ΔP=4v2. Цей розрахунок є цілком надійним, що підтверджено доброю кореляцією з даними інвазивних вимірів з використанням внутрішньосерцевої катетеризації [45].
Для якісного запису трансмітральних швидкостей рекомендовано використовувати ПХД. При використанні ІХД пробний об’єм слід розміщати безпосередньо на рівні або відразу після кончиків стулок мітрального клапану.
Градієнт тиску за даними допплерографії в більшості випадків оцінюється в апікальному доступі, що дозволяє паралельне взаємне розташування ультразвукового променя та напряму трансмітрального кровотоку, що є необхідним для запобігання недооцінки швидкості через занадто великий кут між променем та вектором кровоплину. Кольорове картування в апікальній позиції при цьому може бути досить корисним для ідентифікації ексцентричного діастолічного потоку, що трапляється при важких деформаціях клапанного та під клапанного апарату. В цих випадках курсор направляється в зону найвищої швидкості, що визначається за даними кольорового картування.
Для добре визначених контурів допплерівського спектру потрібна оптимізація підсилення сигналу, орієнтації променя та добре акустичне вікно. Максимальний та середній градієнти розраховуються за допомогою вбудованого програмного забезпечення з використанням обведення контуру допплерівського спектру трансмітрального потоку. Середній градієнт є відповідним показником (Рис. 7). Максимальний градієнт тиску не представляє багато цікавості, тому що він походить від максимальної швидкості, що залежить від податливості лівого передсердя та діастолічної функції ЛШ [46].
При реєстрації градієнтів тиску завжди слід вказувати частоту серцевих скорочень, при якій вони були отримані. У пацієнтів з фібриляцією передсердь середній градієнт тиск має бути розрахований як середнє арифметичне з п’яти циклів з найменшою варіацією інтервалів R–R з найменшою частотою (щонайближче до нормокардії).
Хоча середній градієнт тиску і досить надійно розраховується за допомогою допплерографії, але ж не є найкращим маркером важкості МС, тому що є залежним не тільки від площі мітрального отвору (ПМО), але й від багатьох інших факторів, таких як об’єм трансмітрального потоку, частота серцевих скорочень, серцевий викид та супутня МР [46]. Втім, слід вважати взаємозв’язок між середнім градієнтом тиску та іншими ехокардіографічними знахідками, особливо у пацієнтів з поганою якістю отримання інших показників (особливо прямої планіметрії ПМО), або коли на ці інші показники можуть вплинути інші умови чи стани (напр., час напівзниження тиску (РНТ) в умовах діастолічної дисфункції ЛШ – див. нижче). Крім того, середній трансмітральний градієнт має свою певну прогностичну цінність, особливо після балонної мітральної комісуротомії.
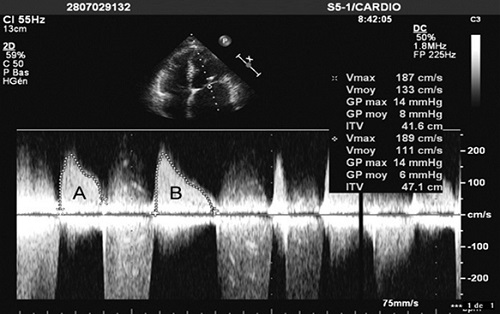
Рис. 7. Визначення середнього трансмітрального градієнту по допплерограмі діастолічного трансмітрального потоку у пацієнта з важким мітральним стенозом та фібриляцією передсердь. Середній градієнт варіює відповідно до довжини діастоли: від 8 мм Hg підчас короткої діастоли (A) до 6 мм Hg підчас довшої (B) [1].
Б.1.2. Планіметрія ПМО (Рівень рекомендацій 1). Теоретично планіметрія площі мітрального отвору в В-режимі має певні переваги, тому що є прямим виміром ПМО і, на відміну від інших методів, не залучає ніяких гіпотез щодо умов об’ємного кровотоку, податливості камер серця, асоційованих клапанних вад, тощо, чи математичних припущень. На практиці пряма планіметрія показала найкращу кореляцію з фактичною анатомічною площею мітрального отвору за інтраопераційними даними [48]. З цього погляду пряма планіметрія вважається реферативним методом визначення ПМО [2, 3].
Планіметрія виконується прямим обведенням по краях мітрального отвору в парастернальній позиції по короткій вісі, включаючи відкриті комісури, якщо це можливо. При цьому дуже важливим є ретельне сканування зрізів від верхівки ЛШ до базальних відділів з метою переконатися, що зріз ультразвукової площини проходить саме через краї стулок. Площина виміру має бути перпендикулярною мітральному отвору, що має елиптоїдний контур (Рис. 8).
Налаштування підсилення сигналу мають бути достітніми для візуалізації всього контуру мітрального отвору. Надлишкове підсилення може викликати недооцінку ПМО, особливо при дуже щільних чи кальцинованих стулках. Збільшення зображення з використанням режиму «zoom» також є корисним для кращого визначення контурів мітрального отвору. Корреляційні дані щодо планіметрії отримувалися в дослідженнях з використанням базових зображень, тому невідомо, чи використання «гармоніки» покращує якість прямої планіметрії.
Оптимальною точкою кардіального циклу для проведення планіметрії є середина діастоли, яка знаходиться прокруткою трек-бола після зупинення зображення в парастернальній позиції по короткій вісі.
Рекомендується виконати декілька різних вимірів, особливо у пацієнтів з фібриляцією передсердь та у пацієнтів з неповним злиттям комісур (помірний МС або після комісуротомії), в яких анатомічна ПМО може дещо «плавати» залежно від змін об’ємного кровотоку.
Хоча точність методики виправдовує її рутинне застосування при СМ, пряма планіметрія може бути неприйнятною навіть у виконанні досвідченого ехокардіографіста при наявності поганого ехо-вікна чи важкого порушення анатомії клапану, особливо в випадку важкого кальцинозу країв стулок. Хоча за літературними даними частка пацієнтів, в яких не можна застосувати пряму планіметрію, не перевищує 5%, ця кількість може суттєво залежити від конкретної популяції [49]. Такі проблеми найчастіше зустрічаються у літніх пацієнтів, що представляють значну пропорцію пацієнтів з МС в індустріалізованих країнах сьогодні [50].
Іншим потенційним обмеженням є те, що виконання прямої планіметрії вимагає значного практичного досвіду. Не всі ехокардіографісти мають можливість для цього внаслідок того, що МС досить рідко зустрічається в індустріалізованих країнах.
Площина виміру має бути оптимально позиціонована на мітрального отворі. Недавні публікації наголосили, що трьохвимірна ЕхоКГ в режимі реально часу або трьохвимірна реконструкція можуть бути корисними в позиціонуванні площини виміру та, відповідно, покращенні відтворюваності методу [51, 52]. Ці методики також покращують точність планіметрії при виконанні не дуже досвідченими операторами [53].
У рідких випадках дегенеративного МС, планіметрія є важкою для виконання та дуже ненадійною внаслідок складної геометрії ПМО та вираженого кальцинозу клапанного апарату.
Б.1.3. Час напівзниження тиску (Рівень рекомендацій 1). Час напівзниження тиску (РНТ – pressure half-time, або Т1/2) визначається як часовий інтервал в мілісекундах між піковим трансмітральним діастолічним градієнтом на початку діастоли та точкою часу, коли градієнт тиску впаде вдвічі. Зниження швидкості трансмітрального діастолічного потоку є універсально пропорційним до площі мітрального отвору (см2). При цьому ПМО розраховується за емпіричною формулою [54]:
ПМО =220 ⁄ РНТ.
РНТ розраховується шляхом проведення лінії по краю нахилу піку Е на допплерограмі трансмітрального потоку, у той час як ПМО звичайно автоматично розраховується встроєним програмним забезпеченням сучасних ехокардіографів (Рис. 9). Для цього, так само як і для визначення середнього градієнту, краще використовувати допплерограму у ПХД. При цьому слід приділяти особливу увагу якості контуру допплерограми, особливо якості її нисхідного коліна. Часто нисхідне коліно сповільнення кровотоку носить бімодальний характер з більш швидким (крутим) нахилом сповільнення на початку діастоли з більш пологим нахилом протягом залишку сповільнення діастолічного потоку. В цих випадках рекомендовано оцінювати більш пологий (повільний) нахил середньої та пізньої діастоли, лишаючи ранній швидкий нахил сповільнення поза оцінкою (Рис. 10) [55]. В рідких випадках з вогнутим контуром кривої вимірювання РНТ може бути неможливим. У пацієнтів з фібриляцією передсердь слід запобігати оцінення більш коротких діастолічних допплерогам з усередненням щонайбільшої кількості циклів.
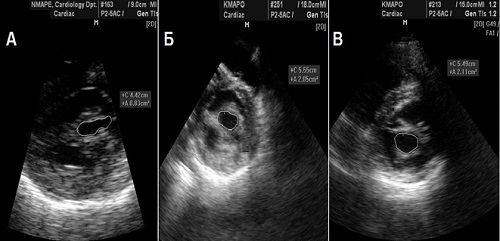
Рис. 8. Планіметрія мітрального отвору. Трансторакальна ехокардіографія, парастернальна позиція по короткій вісі на рівні мітрального клапану. (А) Мітральний стеноз. Обидві комісури спаяні. Площа МО 0,83 см2. (Б) Унікомісуральне відкриття після балонної мітральної комісуротомії. Передньо-латеральна комісура відкрита. ПМО 2,05 см2. (В) Бікомісуральне відкриття після балонної мітральної комісуротомії. ПМО 2,11 см2.
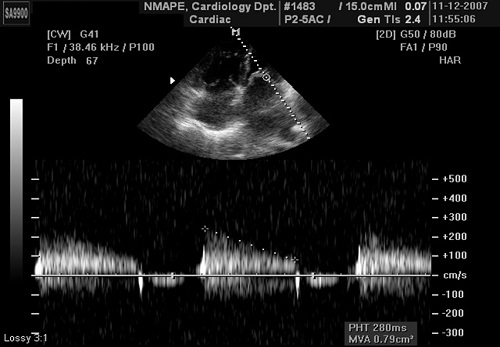
Рис.9. Визначення площі мітрального отвору за часом напівзниження тиску у пацієнта з мітральним стенозом при фібриляції передсердь. ПМО 0,79 см2.
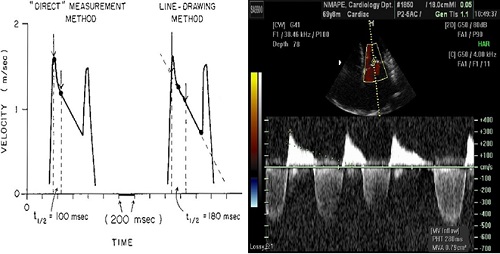
Рис. 10. Визначення часу напівзниження тиску (РНТ, T1/2) при бімодальному нелінійному нисхідному коліні хвилі Е. Нахил сповільнення не слід відзначати по ранній частині нисхідного коліна (зліва), використовуючи екстраполяцію на лінійну пізню частину нисхідного коліна спектру (справа) (Адаптовано за Gonzalez та співав. [55]).
Методика розрахунку ПМО за РНТ широко використована, бо є легкою для виконання, хоча й слід тримати в умі її потенційні обмеження, тому що різні фактори впливають на взаємозв’язок між РНТ та ПМО.
Взаємозв’язок між падінням середнього градієнту та ПМО був описаний та емпірично валідований даними катетеризації. Втім, принципи гемодинаміки застосовані у симуляційних математичних моделях та моделях трансмітрального кровотоку in vitro з високою відтворюваністю показали, що швидкість діастолічного наповнення ЛШ, що відбивається нахилом сповільнення хвилі Е, залежить не тільки від ПМО, але й від ранньодіастолічного градієнту тиску на мітральному клапані, податливості лівого передсердя та діастолічної функції ЛШ (розслаблення та податливість) [54, 56]. Емпірічно визначена константа 220 фактично є пропорційною сумарному комплаєнсу, тобто комбінації податливості лівого передсердя та ЛШ, тобто квадратному кореню максимального трансмітрального градієнту в моделі, що не приймає до уваги активної релаксації ЛШ [57]. Зростання середнього градыэнту часто компенсується зниженням податливості, що може пояснити високу кореляцію між РНТ та іншими методами визначення ПМО в більшості серій.
Втім, існують індивідуальні варіації, саме коли градієнт та комплаєнс підлеглі значним та раптовим змінам. Така ситуація відбувається безпосередньо після балонної мі тральної комісуротомії, коли з’являється суттєва невідповідність між різким зниженням трансмітрального градієнту та зростанням сумарного комплаєнсу [57]. Поза контекстом інтервенційних втручань швидке зниження об’єму трансмітрального потоку, тобто різке скорочення часу РНТ, може спостерігатися у пацієнтів з особливо низькою податливістю лівого передсердя попри важкий МС [58]. РНТ також скорочується у пацієнтів з поєднаною важкою АР. Роль порушення діастолічної функції ЛШ оцінити набагато важче внаслідок складних конкуруючих взаємодій між активним розслабленням і податливістю з точки зору їх впливу на трансмітральний потік [59]. При порушенні розслаблення ЛШ час сповільнення ранньо-діастолічного потоку стає довшим, в той час як при зниженні комплаєнсу ЛШ він має тенденцію до скорочення [60]. Порушення релаксації ЛШ є вірогідним поясненням гіршої надійності РНТ для оцінки ПМО у літніх [61]. Цей стосується як пацієнтів з ревматичним МС, так і в ще більшій мірі пацієнтів з дегенеративним кальцинуючим МС, що є хворобою літніх, часто асоційованю з АС, гіпертензією і, як слідство, порушенням діастолічної функції ЛШ. Таким чино, використання РНТ при кальциную чому дегенеративному МС може бути ненадійним, тому в цих випадках його слід запобігати.
Б.1.4. Рівняння безперервності потоку (Рівень рекомендацій 2).
Як і при визначенні ПАО, РБП базується на законі збереження маси, стверджуючи в цьому випадку, що об’єм наповнення ЛШ підчас діастолічного трансмітрального потоку дорівнює трансаортальному УО:
ПМО = π (D2/4) х (VTIАортальний / VTIТ-мітральний),
де D – діаметр ВТЛШ в см, а VTI – інтеграл лінійної швидкості потоку в см [62].
Ударний об’єм також можна визначити на легеневій артерії, втім, це рідко робиться на практиці внаслідок не завжди оптимальних акустичних вікон.
Точність та відтворюваність РБП для оцінки ПМО утруднюються чисельними математичними розрахунками, що збільшують можливість помилок. РБП не може бути використане у випадках фібриляції передсердь або асоційованих значущих МР або АР.
Б.1.5. Метод оцінки площі ізоволюміного прискорення потоку (Рівень рекомендацій 2).
Метод ізоволюмічного прискорення потоку базується на оцінці гемі сферичного контуру конвергенції діастолічного трансмітрального потоку з боку лівого передсердя перед мітральним клапаном за даними кольорового картування потоку. Така оцінка дозволяє оцінити об’єм трансмітрального кровотоку і, таким чином, визначити ПМО шляхом поділу об’єму мітрального кровотоку на максимальну швидкість потоку за даними ПХД.
ПМО = π (r2)(Valiasing) ⁄ Пік. Vmitral х α ⁄ 1800,
де r – радіус гемісфери конвергенції потоку (см), Valiasing – швидкість ліміту Найквіста (см/с), Пік. Vmitral – пікова швидкість трансмітрального потоку за даними ПХД (см/с), а α – кут відкриття мітральних стулок відносно до направлення потоку [63].
Ця методика може використовуватися за наявності значної МР. Втім, вона є технічно вибагливою та потребує декількох вимірів. На її точність впливає можлива невпевненість в вимірах радіусу гемісфери конвергенції потоку та кута відкриття стулок.
Використання кольорового картування в М-режимі покращує точність методики, даючи можливість одночасного вимірювання обємного потоку та швидкості [63].
Б.1.6. Інші показники важкості. Спротив мітрального клапану (Рівень рекомендацій 3) визначається як співвідношення середнього градієнту тиску на мітральному клапані до трансмітральної об’ємної швидкості кровотоку, що розраховується діленням УО на час трансмітрального діастолічного наповнення. Спротив мітрального клапану є альтернативним виміром важкості МС, який потенційно вважався менш залежним від умов навантаження, що, втім, не підтвердилося. Спротив мітрального клапану корелює з тиском в легеневій артерії, але не було доведено ніякої додаткової цінності його вимірювання для оцінки ступеня важкості МС порівняно з методами визначення ПМО [64].
Оцінка тиску в легеневій артерії за допомогою допплерівської оцінки систолічного градієнту між правим шлуночком (ПШ) та правим передсердям (ПП) скоріше відбиває наслідки МС, ніж власне його важкість.
Хоча радять співставляти систолічний тиск з середнім трансмітральним градієнтом та ПМО, при певній ПМО можуть існувати дуже широкі межі тиску в малому колі кровообігу [2, 3]. Втім, визначення тиску в легеневій артері є критичним для прийняття клінічного рішення, тому при МС воно обов’язково має визначатися та виноситися в заключення.
Б.2. Інші ехокардіографічні показники в оцінці мітрального стенозу
Б.2.1. Анатомія клапану. Оцінка анатомії мітрального клапану є головним компонентом ехокардіографічної оцінки МС внаслідок її значення для адекватного вибору типу втручання.
Злиття чи спаяння комісур оцінюється з парастернальної позиції по короткій вісі ЛШ, що використовується для прямої планіметрії. Ступінь комісурального злиття оцінюється візуально по скануванню мітрального клапану. Однак, часто анатомію комісур буває важко оцінювати, особливо у пацієнтів з важкою деформацією клапанних структур. Комісури найкраще візуалізувати та оцінювати за допомогою трьохвимірної ехокардіографії в режимі реального часу [53].
Злиття по комісурах є типовою та важливою ознакою для диференційної діагностики ревматичного МС з дегенеративним, а також для точнішої оцінки ступеня важкості МС. Повне злиття обох комісур звичайно вказує на важкий МС. З іншого боку недостатній ступінь злиття по комісурах не виключає гемо динамічно значущого МС при дегенеративній, або навіть ревматичній етіології вади, коли ре стеноз після попередньої комісуротомії може бути пов'язаний з ригідністю клапану з персистуючим відкриттям комісури.
ЕхоКГ також дозволяє оцінити потовщення стулок та їх рухомість в парастернальній позиції по довгій вісі. Скорочення хорд та їх потовщення оцінюють в парастенальній та апікальних позиціях по довгій вісі ЛШ. Підвищена ехо-яскравість свідчить на користь кальцинозу, що найкраще підтверджується при рентгенологічному дослідженні. Заключення також має включати гомогенність порушення анатомії клапанного апарату, особливо акцентуючись на зонах комісур, що оцінювались в парастернальній позиції по короткій вісі.
Порушення анатомії мітрального клапану виражається в балах, якими комбінують різні компоненти мітрального апарата, використовуючи суму балів, що відображає глобальну оцінку анатомії клапанного апарату [50, 65, 66] (Таб. 5 та 6). Були також разработані інші шкали, особливо такі, що приймають до уваги локалізацію потовщення клапанних структур чи локалізацію кальцифікації відносно комісур. Втім, вони себе не оправдали в великих серіях досліджень. Не було доведено переваг якоїсь певної кількісної шкали над іншими, та всі шкали мають обмежену предективну цінність щодо балонної мітральної комісуротомії, прогноз якої також залежить від ряду інших клінічних та ехокардіографічних знахідок [65].
Таб. 5. Оцінка анатомії мітрального клапана за даними шкали Уілкінса [65].
|
Бали
|
Мобільність
|
Потовщення
|
Кальциноз
|
Підклапанне потовщення
|
|
1
|
Високо рухомий клапан з рестрикцією тільки кончиків стулок
|
Товщина стулок близька до нормальної (4 – 5 мм)
|
Поодинокі зони підвищеної ехо-щільності
|
Мінімальне потовщення безпосередньо під стулками
|
|
2
|
Нормальна мобільність від основ до середини стулок
|
Нормальна товщина до середини стулок, значне потовщення кінчиків (5 – 8 мм)
|
Безладно розметані яскраві дільниці переважно по краях стулок
|
Потовщення хордальних структур до 1/3 довжини
|
|
3
|
Клапан продовжує рух вперед в діастолу переважно за рахунок основ стулок
|
Потовщення стулок розповсюджене на все тіло стулки (5 – 8 мм)
|
Яскраві ділянки розповсюджені до середини стулок
|
Потовщення розповсюджене до дистальної 1/3 хорд
|
|
4
|
Відсутність або мінімальний рух стулок в діастолу
|
Значне потовщення всієї тканини стулок (>8 – 10 мм)
|
Екстенсивні яскраві ділянки по всій площі стулок
|
Екстенсивне потовщення та скорочення всіх хордальних структур, розповсюджене до папілярних м’язів
|
Загальний рахунок є сумою балів кожного з чотирьох оцінюваних параметрів та може становити від 4 до 16.
Таб. 6. Оцінка анатомії мітрального клапана за даними шкали Корм’є [49].
|
Ехокардіографічна група
|
Анатомія МК
|
|
Група 1
|
Податлива не кальцинована передня мітральна стулка та легке ураження підклапанного апарату (тобто, тонкі хорди ≥10 мм довжиною)
|
|
Група 2
|
Податлива не кальцинована передня мітральна стулка та важке ураження підклапанного апарату (тобто, потовщені хорди <10 мм довжиною)
|
|
Група 3
|
Кальцифікація мітрального клапану будь-якої вираженості по даним рентгенографії при будь-якому стані підклапанного апарату
|
Таким чином, ехокардіографічне заключення при МС повинне включати в себе повноцінне описання анатомії клапанного апарату мітрального клапану БЕЗ обов’язкової сумації балів параметрів. З іншого боку неприпустимим є просте зазначення балів по одній з шкал без чіткого зрозумілого описання анатомії словами.
Б.2.2. Асоційовані порушення. У кількісній оцінці розмірів лівого передсердя перевагу має ЕхоКГ у В-режимі, що дозволяє оцінити площу та об’єм лівого передсердя. Стандартні виміри в М-режимі є неточними, тому що при дилатації ліве передсердя далеко не завжди зберігає сферичні контури. Спонтанне контрастування в лівому передсерді оцінюється за допомогою ЧСЕхоКГ, та є кращим предиктором ризику тромбоемболічних ускладнень, ніж розмір ЛП [67]. ЧСЕхоКГ має набагато більшу чутливість, ніж трансторакальна ЕхоКГ, у діагностиці тромбів лівого передсердя, в особливості розташованих в вушці лівого передсердя.
МР має великий вплив на клінічне рішення щодо виду втручання с приводу вади. Її кількісна оцінка має включати напівкількісні та кількісні виміри, при чому особлива увага потрібна при виборі між помірною та важкою МР, тому що більш ніж легка МР – вже відносне протипоказання для балонної мітральної комісуротомії [2, 3, 42]. Механізмом ревматичної МР є рестрикції рухливості стулок (за винятком станів після балонної мітральної комісуротомії, де нерідкими є розриви стулок). Аналіз механізму МР є важливим у пацієнтів з МР від помірної до важкої, що виявлена після мітральної комісуротомії. Окрім кількісної оцінки слід оцінювати анатомічний стан стулок. Так, травматизація стулок є приводом для вирішення питання про хірургічне втручання частіше, ніж у випадку центральної та / чи комісуральної регургітації через жорсткість стулок без розриву стулки. Наявність МР не перешкоджає якості кількісної оцінки важкості МС за винятком методики розрахунку ПМО за РБП.
Інші клапанні вади часто асоціюються з ревматичним МС. Важкість АС може бути недооціненою внаслідок зниження УО за рахунок МС, що призводить до падіння трансаортального градієнту тиску, що робить необхідним розрахунок ПАО. У випадках важкої АР метод РНТ (Т1/2) для оцінки важкості МС також не є надійним.
Аналіз стану трикуспідального клапану також має включати пошук наявності ревматичного процесу. Частіше при МС має місце відносна трикуспідальна регургітація (ТР) на інтактному клапані. Методи кількісної оцінки ТР не є чітко визначеними та є високо чутливими до умов навантаження. Діаметр трикуспідального кільця ≥ 40 мм здається більш надійним, ніж кількісна оцінка ТР з точки зору предиктивної цінності важкої пізньої ТР після хірургічного втручання на мітральному клапані [3, 68].
Б.3. Стрес-ехокардіографія (Рівень рекомендацій 2)
Стрес-ЕхоКГ з фізичним навантаженням дозволяє оцінити середній трансмітральний градієнт та систолічний тиск в легеневій артерії підчас фізичного зусилля. Сьогодні перевага віддається стрес-ЕхоКГ з фізичним навантаженням в положенні напівлежачі перед ЕхоКГ після навантаження, тому що вона дозволяє проводити моніторинг градієнту та тиску в малому колі кровообігу на кожній ступені підвищення навантаження. Гемодинамічні зміни при навантаженні можуть бути дуже варіабельними при даному ступені МС. Стрес-ЕхоКГ є корисною як у пацієнтів з відповідними симптомами, так і у таких пацієнтів, чиї симптоми розбігаються з визначеним ступенем важкості МС [2, 3]. Втім, порогові значення трансмітрального градієнту та тиску в легеневій артерії згідно існуючих рекомендацій щодо визначення з втручанням у безсимптомних пацієнтів базуються на низькому рівні доказових даних [2]. Оцінка УО та передсердно-шлуночкового комплаєнсу сьогодні використовуються для дослідницьких цілей, але не в рутинній клінічній практиці. Було показано, що стрес-ЕхоКГ з добутаміном має певне прогностичне значення, але є менш фізіологічним дослідженням при МС порівняно зі стрес-ЕхоКГ з фізичним навантаженням [69, 70].
В. Як класифікувати мітральний стеноз
Рутинна оцінка важкості МС має включати комбінацію вимірів середнього градієнту тиску на клапані, планіметрії ПАО та визначення ПАО за РНТ (Т1/2) (Таб. 7 та 8).
Таб. 7. Рекомендації щодо фіксації даних та вимірів для кількісної оцінки МС в рутинній клінічній практиці.
|
Елемент виміру
|
Запис
|
Виміри
|
|
Планіметрія
|
· Парастернальна позиція по короткій вісі
· Визначення мінімальної ПМО шляхом пересування площини сканування від верхівке до основи
· Позиціонування площини сканування можна верифікувати за даними 3D-ЕхоКГ
· Зменшення підсилення для елімінації артефактів шумів та візуалізації отвору
|
· Обведення внутрішнього контуру мітрального отвору
· Включати в обведення комісури, якщо відкриті
· Для обведення обирається середина діастоли (трекбол)
· Розрахунок середнього значення при фібриляції передсердь
|
|
Трансмітральний потік
|
· ПХД
· Апікальні позиції (оптимізація кута між курсором на напрямком потоку)
· Налаштування підсилення для візуалізації чітко визначеного контуру допплерівського спектру
|
· Середній градієнт тиску за даними мануального обведення спектру діастолічного потоку
· РНТ по дотичній нисхідного коліна хвилі Е
· Розрахунок середнього значення при фібриляції передсердь
|
|
Систолічний тиск в ЛА
|
· ПХД
· Множинні позиції для оптимізації кута між курсором на напрямком потоку
|
· Максимальна швидкість потоку ТР
· Оцінка тиску в ПП (ЦВТ) по діаметру та дихальним коливанням нижньої порожнистої вени
|
|
Анатомія клапану
|
· Парастернальна позиція по короткій вісі
· Парастернальна позиція по довгій вісі
· Апікальна 2-камерна позиція
|
· Товщина стулок (максимальна та розбіг)
· Злиття комісур
· Розповсюдженість та локалізація ділянок яскравих ехо-сигналів (фіброз чи кальциноз)
· Товщина стулок (максимальна та розбіг)
· Розповсюдженість кальцинозу
· Податливість стулок
· Оцінка підклапанного апарату (потовщення, злиття або скорочення хорд)
· Оцінка підклапанного апарату (потовщення, злиття або скорочення хорд)
· Детальне описання досліджених компонентів з розрахуванням відповідних балів
|
Таб. 8. Підходи до оцінки мітрального стенозу.
(див. додаток)
У випадках розбіжностей пряма планіметрія є референтним виміром за винятком випадків з поганим акустичним вікном. Оцінка ПМО за допомогою РБП або за методом площі проксимального ізошвидкісного потоку для рутинного використання не рекомендується, але обмежено може використовуватися у певних випадках, коли стандартні методики не дають чіткого висновку щодо важкості вади.
Супутню МР також слід ретельно кількісно оцінювати, особливо помірну та важку. Коли важкість стенозу та МР сбалансовані (комбінована вада без переважання), показання для втручання більше орієнтуються на наслідки комбінації стенозу та недостатності за даними проби с фізичним навантаженням та середнього градієнту, ніж на якийсь окремий показник важкості стенозу чи недостатності [3]. У пацієнтів з маніфестною симптоматикою показання для оперативного втручання можуть існувати вже при комбінації помірних стенозу та регургітації.
Оцінка ускладнень або декомпенсації МС включають кількісну оцінку лівого передсердя та визначення систолічного тиску в легеневій артерії. Описання анатомії клапану гумовано в відповідній таблиці з ехокардіографічною шкалою. Ми не віддаємо переваги якійсь конкретній з існуючих шкал. Ехокардіографіст може використовувати будь-яку, якщо при цьому буде включати в заключення детальне описання характеру анатомічного ушкодження стулок та під клапанного апарату та ступінь спаяння комісур.
Оцінка супутніх клапанних вад має бути особливо ретельною у випадку вирішення питання про втручання. Це особливо актуально для кількісної оцінки АС та розширення трикуспідального кільця.
Трансторакальна ЕхоКГ у більшості випадків забезпечує повну оцінку МС. Черезстравохідна ЕхоКГ рекомендується тільки у випадках поганої якості трансторакального дослідження, або у випадках необхідності виключення чи підтвердження тромбозу лівого передсердя перед балонною мітральною комісуротомією або після тромбоемболічної події [2, 3]. Використання катетеризації серця для оцінки ступеня важкості МС має бути обмеженим до тих рідких випадків, коли ЕхоКГ не дає можливості зробити остаточний висновок, або її дані розбігаються з об’єктивною симптоматикою. При цьому слід пам’ятати, що вірогідність формули Горліна у випадку низького серцевого викиду або безпосередньої балонної мітральної комісуротомії є сумнівною [2, 3, 71]. При цьому катетеризація правих відділів серця залишається єдиним стандартом оцінки легеневого судинного опору, яка може бути корисною у випадку важкої легеневої гіпертензії.
В нормі ПМО в середньому складає 4,0 – 5,0 см2. При ПМО >1,5 – 2,0 см2 симптматики звичайно не виникає. По мірі прогресування стенозу за рахунок зменшення мітрального отвору серцевий викид стає субнормальним в спокої та не може підвищуватись при навантаженні. Це основна причина вважання МС значущим при ПМО <1,5 см2 (Таб. 9) [2, 3]. При цьому є корисною індексація ПМО до площі поверхні тіла. Втім, на сьогодні не існує ніяких фіксованих реферативних значень щодо індексованих значень ПМО, а з іншого боку індексація до ППТ може призводити до переоцінки важкості клапанного стенозу у пацієнтів з ожирінням.
В ідеалі оцінка важкості ревматичного МС повинна опиратися переважно на абсолютну ПМО, тому що на інші виміри, особливо середній градієнт та систолічний тиск в легеневій артерії впливає багато факторів. Це виправдовує будь-які спроби визначення ПМО вищеописаними методами навіть у пацієнтів з важкою деформацією клапанних структур. Значення середнього трансмітрального градієнту та систолічного тиску в легеневій артерії є тільки підтримуючими непрямими ознаками, та не можуть вважатися сурогатними маркерами важкості МС. Аномальні значення, як правило, говорять про помірний чи важкий стеноз. Втім, при важкому МС можуть спостерігатися нормальні значення тиску в малому колі кровообігу. При дегенеративному МС середній градієнт може використовуватися як маркер важкості при обмеженні можливостей прямої планіметрії та РНТ.
Оцінка важкості стенозу є вкрай важливою, хоча при прийняті рішення треба урахувати набагато більше об’єктивних даних, як деталізовано вище [2, 3]. При ПМО >1,5 см2 питання про оперативне лікування не розглядається за випадком симптом них пацієнтів з великими розмірами тіла. При ПМО <1,5 см2 рішення про втручання базується на оцінці наслідків МС (симптоматика, фібриляція передсердь, тиск в малому колі кровообігу, тощо) та можливості виконання того чи іншого типу втручання (відкрита операція, балонна мітральна комісуротомія і т.д.). У безсимптомних пацієнтів або при сумнівній симптоматиці при ПМО <1,5 см2 рекомендується виконання проби з фізичним навантаженням.
Вплив ехокардіографічних маркерів на прогноз при МС вивчався переважно у хворих після балонної мітральної комісуротомії. Багатофакторні аналізи, що проводилися у дослідженнях дають дані про спостереження щонайменш 10 років, свідчать про міцну предиктивну цінність саме клапанної анатомії щодо виживання без значущих подій [72-75]. Показники важкості МС чи його гемодинамічні наслідки (ПМО [71, 74], середній трансмітральний діастолічний градієнт [71, 73], та тиск у легеневій артерії [73, 74]) безпосередньо після балонної мітральної комісуротомії також є предикторами виживання без подій. Також потужними предикторами віддалених результатів балонної мітральної комісуротомії є ряд вихідних характеристик пацієнта: вік, функціональний клас серцевої недостатності, синусовий чи несинусовий ритм [72-74].
Всі великі дослідження природного плину МС та результатів хірургічної комісуротомії проводилися до рутинного запровадження сучасних ехокардіографічних стандартів і, таким чином, не дозволють зробити певні висновки про прогностичну роль тих чи інших ехокардіографічних показників, що сьогодні оцінюються.
Таб. 9. Рекомендації з класифікації важкості мітрального стенозу
|
|
Легкий
|
Помірний
|
Важкий
|
|
Специфічні знахідки
|
|
ПМО (см2)
|
>1,5
|
1,0 – 1,5
|
<1,0
|
|
Допоміжні знахідки
|
|
Середній градієнт (мм Hg)a
|
<5
|
5 – 10
|
>10
|
|
Систолічний тиск в ЛА (мм Hg)
|
<30
|
30 – 50
|
>50
|
aПри ЧСС=60-80 при синусовому ритмі.
IV. ТРИКУСПІДАЛЬНИЙ СТЕНОЗ
A. Причини та анатомічні ознаки
Трикуспідальний стеноз (ТС) сьогодні є найрідшим клапанним стенозом внаслідок мінімальної частоти ревматичного ураження трикуспідального клапану. В тих географічних областях, де ревматичні вади є ще досі розповсюдженими, ТС дуже рідко буває ізольованим та найчастіше зустрічається разом із МС. Інши причини ТС включають карциноїдний синдром (завжди з ТР, що звичайно домінує) [76], рідкі вроджені вади розвитку [77-80], ендокардит клапану чи електрода водія ритму та інші стани, асоційовані з імплантацією штучних водіїв ритму [81-84], ендокардит Лібмана-Сакса при системному червоному вовчаку [84] та механічна обструкція притоку у ПШ при доброякісних чи злоякісних об'ємних утвореннях [85-88]. Найчастіше ТС супроводжується регургітацією, так, що чим більше крові протікає через клапан ретроградно у систолу, тим більше зростає трансклапанний діастолічний градієнт тиску с прогресуючим зростанням тиску в правому передсерді [89].
Як і при будь-яких інших клапанних ураженнях, початкова оцінка вади починається з анатомічної оцінки клапанних структур за даними ЕхоКГ у В-режимі з використаннях усіх доступних вікон, таких як парастернальний зріз приносного тракту ПШ, парастернальної позиції по короткій вісі ЛШ, апікальної 4-камерної та субкостальної 4-камерної позицій. При ТС треба шукати потовщення та / чи кальцифікацію стулок, обмеження рухливості з діастолічним куполоподібним вибуханням, зниження розділення стулок на піку діастолічного відкриття та збільшення об’єму правого передсердя (Рис. 11) [90]. При карциноїдному синдромі також наявна важка іммобілізація стулок, що описується як «заморожений» клапан (Рис. 12). ЕхоКГ також дозволяє виявити обструкцію клапану пухлинами передсердя, метастатичними ураженнями чи гігантськими вегетаціями. Трьоївимірна ЕхоКГ може забезпечити кращу анатомічну деталізацію взаємного розташування трьох стулок одна до одної та оцінку площі трикуспідального отвору [91]. Використання кольорового картування потоку дозволяє виявити звуження діастолічного притоку, підвищення швидкостей з мозаїчним виглядом токів крові та супутню регургітацію на трикуспідальному клапані.
Б. Як оцінювати трикуспідальний стеноз
Оцінка важкості ТС переважно виконується з використанням гемодинамічної інформації за даними ПХД. Хоча вже описані результати кількісної оцінки площі трикуспідального отвору за даними трьохвимірної ЕхоКГ, методологія такого дослідження досі не є стандартизованою чи обґрунтованою доказовими даними, тому її ще не можна рекомендувати як методику вибору. Найкраще швидкість діастолічного наповнення ПШ записується з низького парастернального зрізу приносного тракту ПШ чи з апікальної 4-камерної позиції. З метою покращення якості вимірів всі записи спектрів при ТС слід робити на швидкості розгортки 100 мм/с [91]. Внаслідок того що фази дихання впливають на швидкість антероградного кровотоку через ТК, призводячи до її коливань, всі виміри слід проводити при затримці дихання наприкінці видоху, або розраховувати середнє арифметичне декількох вимірів на вдосі та видосі, що складніше. Якщо можливо, важкість ТС слід оцінювати при ЧСС <100 уд./хв., найкраще 70-80 уд./хв. Як і при МС, більш швидка ЧСС значно утруднює або унеможливлює оцінку сповільнення та РНТ.
Головною рисою стенотичного клапану є зростання швидкості антероградного потоку на клапані за даними ПХД (Рис. 11 та 12). Пікова швидкість діастолічного потоку через нормальний ТК рідко перевищує 0,7 м/с. На вдосі антероградний потік через ТК дещо прискорюється. Тому при ТС часто можна спостерігати пікову швидкість >1,0 м/с, що на вдосі різко підвищується навіть до 2 м/с. Як правило, середній градієнт тиску за формулою 4v2 при ТС є нижчим, ніж при МС, та звичайно коливається між 2 та 10 мм Hg, дорівнюючи в середньому 5 мм Hg. Більш високі градієнти можуть спостерігатися при комбінації стенозу та регургітації [92-94].
Рис. 11. Ліве зображення демонструє вигляд стенотичного ТК в В-режимі з модифікованої апікальної 4-камерної позиції підчас діастоли. Зауважте потовщення та куполоподібне вибухання стулок та значне збільшення правого передсердя (ПП). Зображення справа показує запис допплерівських спектрів потоків через ТК за даними ПХД. Завуважте високу пікову діастолічна швидкість 2 м/с та систолічний потік трикуспідальної регургітації. Перераховані значення інтегралу лінійнох швидкості діастолічного потоку (TVI), середній градієнт (mean grad), та час напівзниження тиску (P1/2t) [1].
Рис. 12. Ліве зображення демонструє трикуспідальний клапан у пацієнта з карциноїдним синдромом в парастернальній позиції приносного тракту ПШ підчас систоли. Зауважте підвищену ехогенність стулок та те, що клапан лишається відкритим за рахунок рестрикції рухомості стулок. Справа – запис потоків через ТК у ПХД. Зауважте підвищену пікову діастолічну швидкість 1,5 м/с та ретроградний спектр важкої ТР.
Головним гемодинамічним наслідком ТС є підвищення тиску в ПП та розвитку застою по великому колу кровообігу. Внаслідок частої комбінації стенозу з недостатністю, трансклапанний градієнт є клінічно більш прийнятним для оцінки важкості вади та прийняття рішення, ніж фактична площа стенозованого отвору. Крім того, анатомічно виміряти площу отвору досить важко (у недалекому майбутньому це буде прерогатива трьохвимірної ЕхоКГ), а вада частіше за все є комбінованою. Тому типові ПХД-методики оцінки площу отвору є не дуже точними. Аналогічно МС, при ТС також приміняли методику розрахунку отвору за часом напівзниження тиску (РНТ). Деякі автори використовували у формулі константу 220, а деякі пропонували використовувати константу 190, тобто площа трикуспідального отвору за ними дорівнювала 190/РНТ [94]. Однак ці розрахунки можуть бути менш точними порівняно з такими при МС внаслідок недостатності валідаційних досліджень оцінки клапанного отвору при ТС. Це також може бути наслідком різниці у атріовентрикулярному комплаєнсі між правими та лівими відділами, впливом розслаблення ПШ, фаз дихання та впливом ТР на РНТ. Втім, в цілому більше значення РНТ вказує на більш важкий ТС із значеннями >190 мс, асоційованими із важким (критичним) ТС.
Теоретично, РБП мав би надавати надійну методику визначення ефективної площі трикуспідального отвору за УО, поділеним на VTI антероградного потоку за даними ПХД [95]. Головним обмеженням цього методу є утруднення точного виміру об’єму притоку через ТК. При відсутності значущої ТР можна використовувати УО, отриманий з лівого чи правого систолічного викиду, при чому площа трикуспідального отвору ≤1,0 см2 вважається показником важкого ТС. Втім, по мірі прогресування важкості ТР, ефективна площа трикуспідального отвору сильніше недооцінюється. Однак, хоча ця методика не враховує додаткового регургітуючого об’єму, значення площі отвору ≤1,0 см2 є показником важкого гемодинамічного перевантаження і при комбінованій ваді також.
В. Як класифікувати трикуспідальний стеноз
З клінічної точки зору важливість точної оцінки ТС полягає в отборі пацієнтів з гемодинамічно значущим стенозом на хірургічні чи катетерні втручання з метою покращення симптоматики застійної СН по великому колу кровообігу. При наявності анатомічних ознак ТС за даними ЕхоКГ в В-режимі, важким стенозом з або без регургітації вважаються знахідки, перераховані в Таб. 10.
Таб. 10. Знахідки, що вказують на гемодинамічно значущий ТС.
|
Специфічні ознаки
|
|
|
Середній градієнт тиску
|
≥5 мм Hg
|
|
VTI діастолічного потоку
|
≥60 см
|
|
РНТ
|
≥190 мс
|
|
Площа ефективного отвору за РБП
|
≤1,0 см2 а
|
|
Допоміжні ознаки
|
|
|
Дилатація ПП помірне чи важке
|
|
|
Розширена нижня порожниста вена
|
|
а – ударний об’єм визначається за даними систолічного викиду правого чи лівого шлуночку. При наявності більш, ніж легкої ТР отримане значення буде недооціненим. Втім, значення ≤1,0 см2 вказує на гемодинамічно значуще перевантаження внаслідок комбінованої вади.
V. СТЕНОЗ ЛЕГЕНЕВОЇ АРТЕРІЇ
ЕхоКГ відіграє основну роль в оцінці та виборі тактики лікування клапанного легеневого стенозу [96]. Вона є корисною для виявлення місця стенозу, кількісної оцінки важкості, визначення причини стенозу, та є незамінною при визначення відповідної стратегії лікування [97]. Також підчас ЕхоКГ можна виявити та оцінити допоміжні ознаки, такі як гіпертрофія ПШ. Хоча переважна більшість стенозів легеневої артерії є клапанними, також можливий розвиток як підклапанного звуження виносного тракту ПШ (ВТПШ), так і надклапанного звуження синотубулярного переходу ЛА.
A. Причини та анатомічні ознаки
Стеноз ЛА практично завжди є вродженим. Нормальний КЛА є трьохстулковим. Вроджений стеноз КЛА може бути трьох-, двох-, одностулковим чи диспластичним [98]. Набутий стеноз КЛА практично не зустрічається, а стеноз КЛА є дуже рідкісним навіть при доведеному ревматичному ураженні КЛА [99]. Найбільш частою причиною набутого ураження, що може стати показанням до протезування КЛА, є карциноїдний синдром, дуже рідкісний сам по собі, призводячи до комбінованої вади з переважанням регургітації. Різноманітні пухлини можуть стискати ВТПШ, призводячи до функціонального підклапанного стенозу. Ці пухлини можуть мати внутрішньосерцеве походження, прорастати per contituitatem сзовні або розвиватися гематогенним шляхом [100, 101]. Також легеневий стеноз може бути ознакою більш складних вроджених вад, таких як тетрада Фалло, повного атріовентрикулярного каналу, подвійного виходу ПШ та одношлуночкового серця. Периферичний стеноз ЛА може співіснувати з клапанним стенозом ЛА при синдромах Нунана та Вільямся.
Подклапанний стеноз проксимальніше КЛА може бути результатом декількох станів, як вроджених, так і набутих. Вроджений дефект міжшлуночкової перегородки (ДМШП) може бути асоційованим з обструкцією ВТПШ, вторинною до розвитку обструктивних внутрішньопорожнинних інфундібулярних м’язових тяжів («подвійна камера» ПШ) або у рідких випадках в результаті гемодинамічного травмування потоком через ДМШП в цій зоні. Важка гіпертрофія ПШ будь-якої причини, але в деяких випадках власно як наслідок стенозу КЛА, може бути відповідною за інфундибулярне звуження зони ВТПШ під КЛА. Ятрогенні причини включають попередні хірургічні чи інвазивні втручання в цій області. Інші причини включають гіпертрофічні чи інфільтративні процеси, такі як гіпертрофічна обструктивна кардіоміопатія або хвороби накопичення глікогену (Гірке, Помпе), та випадки компресії пухлинами чи судинними структурами.
Надклапанний стеноз дистальніше КЛА може розвиватися в стовбурі ЛШ на рівні біфуркації чи дистальніше в гілках. В рідкісних випадках описаний мембранозний надклапанний стеноз ЛА. Стеноз ЛА може бути ізольованим станом без інших мальформацій.
Б. Як класифікувати легеневий стеноз
Визначення важкості стенозу. Кількісна оцінка легеневого стенозу переважно базується на визначенні градієнтів тиску. Розрахунок ефективної площі отвору КЛА не є можливою, оскільки немає доступних зрізів для фронтальної візуалізації КЛА. РБП або визначення площі за проксимальним прискоренням швидкості підчас кольорового картування хочя і є можливими в принципі, але не є валідованими при легеневому стенозу, чому й виконуються дуже рідко.
Б.1.1. Градієнт тиску. Визначення систолічного градієнту тиску здійснюється за спрощенним рівняннм Бернуллі по швидкості систолічного потоку в зоні стенозу: ΔP=4v2. Ця методика є цілком надійною, оскільки дає добру кореляцію з даними інвазивних вимірів підчас катетеризації серця [102]. Для оцінки градієнту навіть при наявності легкого стенозу має використовуватися ПХД. При цьому важливо вирівнювати курсор ПХД максимально паралельно напряму потоку, для чого дуже корисним є кольорове картування. У дорослих це найлегше виконати в парастернальній позиції по короткій вісі на рівні магістральних судин, але у дітей та деяких дорослих найбільших градієнт фіксується з субкостального доступу. Також може бути використана модифікована апікальна 5-камерна позиція з ротацією датчика під кутом по годинниковій стрілці з виведенням ВТПШ. В ідеалі для оцінки важкості легеневого стенозу слід обирати найвищу швидкість з усіх отриманих з різних позицій [103, 104].
У більшості випадків стенозу КЛА рівняння Бернуллі адекватно відображує важкість вади без необхідності враховувати проксимальну швидкість, яка звичайно не перевищує 1 м/с. Але, втім, існують виключення. В умовах співіснування підклапанного або інфундибулярного стенозу та стенозу легеневої артерії, як частини складного вродженого синдрому або в результаті гіпертрофії ПШ наявність двох послідовних стенозів може унеможливіти точну оцінку важкості кожного з них. Крім того такі серійні стенози можуть викликати значущу легеневу регургітацію (ЛР), яка в свою чергу може призводити до зростання допплерівського градієнту порівняно з падінням загального тиску між стенотичними ділянками [105]. ІХД може бути корисним для виявлення ділянок варіабельних рівней обструкції. М’язова інфундибулярна обструкція часто характеризується формуванням пізнього систолічного піку швидкості з виглядом допплерівського спектру у формі «кинджалу», відображаючи динамічну природу обструкції. Такий контур спектру є корисною диференційно-діагностичною ознакою при відокремленні підклапанного та клапанного стенозів, при якому систолічний пік швидкості наступає раптово та набагато раніше.
У певних ситуаціях ЧСЕхоКГ дозволяє більш точну оцінку КЛА та ВТПШ. КЛА можна ідентифікувати з середньо-стравохідного вікна в позиціях площини сканування від 50 до 900 спереду від АК. ВТПШ також часто візуалізується з цього зрізу. Але при цьому загалом неможливо паралельне встановлення курсору ПХД до напрямку кровопотоку для коректного виміру максимальної швидкості потоку. Інші вікна, в яких можливо дослідження ВТПШ включають глибокий трансгастральний зріз, в якому при відповідній ротації площини сканування можливо виведення в одному зрізі приносного та виносного трактів ПШ. В цьому зрізі можливе акуратне встановлення курсору ПХД в ділянках підклапанного чи клапанного стенозу через ВТПШ.
При стенозі КЛА на відміну від оцінки АС для визначення ступеня важкості використовується піковий градієнт тиску, тому що існують складності з коректним визначенням ефективної площі КЛА. Наступна класифікація була прийнята Американським кардіологічним коледжем / Американською асоціацією серця (АСС/АНА) у 2006 р. та наведена у відповідних рекомендаціях [2]:
Важкий стеноз (Таб. 11): пікова швидкість систолічного потоку >4 м/с (піковий градієнт >64 мм Hg)
Помірний стеноз: пікова швидкість 3–4 м/с (піковий градієнт 36–64 мм Hg)
Легкий стеноз: пікова швидкість <3 м/с (піковий градієнт <36 мм Hg).
Таб. 11. Класифікація легеневого стенозу
|
|
Легкий
|
Помірний
|
Важкий
|
|
Пікова швидкість потоку (м/с)
|
<3
|
3–4
|
>4
|
|
Піковий градієнт тиску (мм Hg)
|
<36
|
36–64
|
>64
|
Щодо визначення необхідності втручання, певних специфічних рекомендованих меж градієнтів тиску не узгоджено. Визначення ступеня важкості легеневого стенозу з використанням градієнтів тиску за даними допплерографії базується на данних катетеризації серця, що довела добру кореляцію між миттєвим піковим градієнтом за даними допплерографі та градієнтами від піку до піку підчас катетеризації серця. При цьому типово допплерівські пікові градієнти дещо вищі порівняно зі значеннями градієнтів від піку до піку при катетеризації [103]. В одному дослідженні була показана кореляція між середнім градієнтом при допплерографії та градієнтом від піку до піку при катетеризації [106].
Б.1.2. Інші показники важкості. Важливим показником важкості легеневого стенозу є визначення кінцево-систолічного тиску в ПШ за даними сумації пікового градієнту ТР та центрального венозного тиску (тиску в ПП). Систолічний тиск в ЛА в такому випадку дорівнюватиме: систолічний тиск в ПШ – піковий градієнт тиску на стенозованому КЛА. У випадку наявності множинних стенозів в ВТПШ чи дистальніше в периферійних відділах розгалужень ЛА (іноді асоційованих з клапанним стенозом) неможливість визначення клапанного градієнту після розрахунку кінцево-систолічного тиску в ПШ може бути ключем для встановлення наявності альтернативних стенозів.
Б.1.3. Анатомія клапану. Оцінка анатомічних змін є важливою для визначення ділянки максимального стенозування, як обговорювалося вище. Морфологія КЛА є часто доступною для візуальної оцінки, особливо за наявності тонких мобільних стулок, що візуалізуються у вигляді систолічного куполоподібного вибухання. Диспластичні стулки є малорухомими та рідко асоціюються з постстенотичною дилатацією, що є звичайною при куполоподібних стулках. Кальцифікація КЛА є відносно рідкісним явищем, тому зовнішній викляд клапану не відіграє великої ролі у прийнятті рішення щодо балонної вальвулопластики. Втім, слід вимірювати розмір кільця КЛА для визначення оптимального розміру балону для успішної балонної дилатації КЛА [107].
Б.1.4. Асоційовані ураження. Легеневий стеноз, особливо важкий, може бути асоційований з гіпертрофією ПШ, згодом – дилатацією ПШ та ПП. Зважаючи на неправильну форму ПШ та його близькість до передньої грудної стінки, точне визначення ступеня гіпертрофії та дилатації ПШ може бути досить складним. Найкращими доступами для оцінки гіпертрофії стінки ПШ звичайно є парастернальна та субкостальна позиції. Звичайно нормальна товщина стінки ПШ складає ~2 – 3 мм, але зважаючи на згадані складності в оцінці, гіпертрофією вважають потовщення стінки ПШ >5 мм. Дилатація ПШ типово оцінюється в апікальній чи субкостальній 4-камерній позиціях [108-110].
Як описувалося вище, легеневий стеноз може бути компонентою інших складних синдромів та вроджених вад. Постклапанна дилатація ЛА є досить типовою завдяки слабкості артеріальної стінки аналогічно ситуації з двохстулковим АК, та не є обов’язково сумірною ступеню обструкції. Виявлення інших вроджених вад чи уражень, таких як інфундібулярний стеноз, ДМШП або тетрада Фалло є також дуже важливим при обстеженні таких пацієнтів.
Література.
2. Bonow RO, Carabello BA, Chatterjee K, de Leon CC Jr, Faxon DP, Freed MD et al. ACC/AHA 2006 guidelines for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (writing Committee to Revise the 1998 guidelines for the management of patients with valvular heart disease) developed in collaboration with the Society of Cardiovascular Anesthesiologists endorsed by the Society for Cardiovascular Angiography and Interventions and the Society of Thoracic Surgeons. J Am Coll Cardiol 2006;48:e1-148.
3. Vahanian A, Baumgartner H, Bax J, Butchart E, Dion R, Filippatos G et al. Guidelines on the management of valvular heart disease: The Task Force on the Management of Valvular Heart Disease of the European Society of Cardiology. Eur Heart J 2007;28:230-68.
4. Chambers J, Bach D, Dumesnil J, Otto C, Shah P, Thomas J. Crossing the aortic valve in severe aortic stenosis: no longer acceptable? J Heart Valve Dis 2004;13:344-6.
5. Roberts WC, Ko JM. Frequency by decades of unicuspid, bicuspid, and tricuspid aortic valves in adults having isolated aortic valve replacement for aortic stenosis, with or without associated aortic regurgitation. Circulation 2005;111:920-5.
6. Nistri S, Sorbo MD, Marin M, Palisi M, Scognamiglio R, Thiene G. Aortic root dilatation in young men with normally functioning bicuspid aortic valves. Heart 1999;82:19-22.
7. Schaefer BM, Lewin MB, Stout KK, Byers PH, Otto CM. Usefulness of bicuspid aortic valve phenotype to predict elastic properties of the ascending aorta. Am J Cardiol 2007;99:686-90.
8. Rosenhek R, Binder T, Porenta G, Lang I, Christ G, Schemper M et al. Predictors of outcome in severe, asymptomatic aortic stenosis. N Engl J Med 2000;343:611-7.
9. Currie PJ, Seward JB, Reeder GS, Vlietstra RE, Bresnahan DR, Bresnahan JF et al. Continuous-wave Doppler echocardiographic assessment of severity of calcific aortic stenosis: a simultaneous Doppler-catheter correlative study in 100 adult patients. Circulation 1985;71: 1162-9.
10. Smith MD, Kwan OL, DeMaria AN. Value and limitations of continuous-wave Doppler echocardiography in estimating severity of valvular stenosis. J Am Med Assoc 1986;255:3145-51.
11. Burwash IG, Forbes AD, Sadahiro M, Verrier ED, Pearlman AS, Thomas R et al. Echocardiographic volume flow and stenosis severity measures with changing flow rate in aortic stenosis. Am J Physiol 1993;265(5 Pt 2):H1734-43.
12. Baumgartner H, Stefenelli T, Niederberger J, Schima H, Maurer G. ‘Overestimation’ of catheter gradients by Doppler ultrasound in patients with aortic stenosis: a predictable manifestation of pressure recovery. J Am Coll Cardiol 1999;33:1655-61.
13. Otto CM, Burwash IG, Legget ME, Munt BI, Fujioka M, Healy NL et al. Prospective study of asymptomatic valvular aortic stenosis. Clinical, echocardiographic, and exercise predictors of outcome. Circulation 1997;95:2262-70.
14. Pellikka PA, Sarano ME, Nishimura RA, Malouf JF, Bailey KR, Scott CG et al. Outcome of 622 adults with asymptomatic, hemodynamically significant aortic stenosis during prolonged follow-up. Circulation 2005; 111:3290-5.
15. Zoghbi WA, Farmer KL, Soto JG, Nelson JG, Quinones MA. Accurate non-invasive quantification of stenotic aortic valve area by Doppler echocardiography. Circulation 1986;73:452-9.
16. Otto CM, Pearlman AS, Comess KA, Reamer RP, Janko CL, Huntsman LL et al. Determination of the stenotic aortic valve area in adults using Doppler echocardiography. J Am Coll Cardiol 1986;7:509-17.
17. Baumgartner H, Kratzer H, Helmreich G, Kuehn P. Determination of aortic valve area by Doppler echocardiography using the continuity equation: a critical evaluation. Cardiology 1990;77:101-11.
18. Evangelista A, Garcia-Dorado D, Garcia del Castillo H, Gonzalez-Alujas T, Soler-Soler J. Cardiac index quantification by Doppler ultrasound in patients without left ventricular outflow tract abnormalities. J Am Coll Cardiol 1995;25:710-6.
19. Oh JK, Taliercio CP, Holmes DR Jr, Reeder GS, Bailey KR, Seward JB et al. Prediction of the severity of aortic stenosis by Doppler aortic valve area determination: prospective Doppler-catheterization correlation in 100 patients. J Am Coll Cardiol 1988;11:1227-34.
20. Rosenhek R, Klaar U, Schemper M, Scholten C, Heger M, Gabriel H et al. Mild and moderate aortic stenosis. Natural history and risk stratification by echocardiography. Eur Heart J 2004;25:199-205.
21. Gilon D, Cape EG, Handschumacher MD, Song JK, Solheim J, VanAuker M et al. Effect of three-dimensional valve shape on the hemodynamics of aortic stenosis: three-dimensional echocardiographic stereolithography and patient studies. J Am Coll Cardiol 2002;40: 1479-86.
22. Otto CM, Pearlman AS, Kraft CD, Miyake-Hull CY, Burwash IG, Gardner CJ. Physiologic changes with maximal exercise in asymptomatic valvular aortic stenosis assessed by Doppler echocardiography. J Am Coll Cardiol 1992;20:1160-7.
23. Lancellotti P, Lebois F, Simon M, Tombeux C, Chauvel C, Pierard LA. Prognostic importance of quantitative exercise Doppler echocardiography in asymptomatic valvular aortic stenosis. Circulation 2005;112(9 Suppl):I377-82.
24. Otto CM, Pearlman AS. Doppler echocardiography in adults with symptomatic aortic stenosis. Diagnostic utility and cost-effectiveness. Arch Intern Med 1988;148:2553-60.
25. Okura H, Yoshida K, Hozumi T, Akasaka T, Yoshikawa J. Planimetry and transthoracic two-dimensional echocardiography in noninvasive assessment of aortic valve area in patients with valvular aortic stenosis. J Am Coll Cardiol 1997;30:753-9.
26. Cormier B, Iung B, Porte JM, Barbant S, Vahanian A. Value of multiplane transesophageal echocardiography in determining aortic valve area in aortic stenosis. Am J Cardiol 1996;77:882-5.
27. Goland S, Trento A, Iida K, Czer LS, De Robertis M, Naqvi TZ et al. Assessment of aortic stenosis by three-dimensional echocardiography: an accurate and novel approach. Heart 2007;93:801-7.
28. Bermejo J, Odreman R, Feijoo J, Moreno MM, Gomez-Moreno P, Garcia-Fernandez MA. Clinical efficacy of Doppler-echocardiographic indices of aortic valve stenosis: a comparative test-based analysis of outcome. J Am Coll Cardiol 2003;41:142-51.
29. Bermejo J, Garcia-Fernandez MA, Torrecilla EG, Bueno H, Moreno MM, San Roman D et al. Effects of dobutamine on Doppler echocardiographic indexes of aortic stenosis. J Am Coll Cardiol 1996;28: 1206-13.
30. Burwash IG, Thomas DD, Sadahiro M, Pearlman AS, Verrier ED, Thomas R et al. Dependence of Gorlin formula and continuity equation valve areas on transvalvular volume flow rate in valvular aortic stenosis. Circulation 1994;89:827-35.
31. Blais C, Burwash IG, Mundigler G, Dumesnil JG, Loho N, Rader F et al. Projected valve area at normal flow rate improves the assessment of stenosis severity in patients with low-flow, low-gradient aortic stenosis: the multicenter TOPAS (Truly or Pseudo-Severe Aortic Stenosis) study. Circulation 2006;113:711-21.
32. Briand M, Dumesnil JG, Kadem L, Tongue AG, Rieu R, Garcia D et al. Reduced systemic arterial compliance impacts significantly on left ventricular afterload and function in aortic stenosis: implications for diagnosis and treatment. J Am Coll Cardiol 2005;46:291-8.
33. Niederberger J, Schima H, Maurer G, Baumgartner H. Importance of pressure recovery for the assessment of aortic stenosis by Doppler ultrasound. Role of aortic size, aortic valve area, and direction of the stenotic jet in vitro. Circulation 1996;94:1934-40.
34. Monin JL, Monchi M, Gest V, Duval-Moulin AM, Dubois-Rande JL, Gueret P. Aortic stenosis with severe left ventricular dysfunction and low transvalvular pressure gradients: risk stratification by low-dose dobutamine echocardiography. J Am Coll Cardiol 2001;37:2101-7.
35. Nishimura RA, Grantham JA, Connolly HM, Schaff HV, Higano ST, Holmes DR Jr. Low-output, low-gradient aortic stenosis in patients with depressed left ventricular systolic function: the clinical utility of the dobutamine challenge in the catheterization laboratory. Circulation 2002;106:809-13.
36. Takeda S, Rimington H, Chambers J. The relation between transaortic pressure difference and flow during dobutamine stress echocardiography in patients with aortic stenosis. Heart 1999;82:11-4.
37. Monin JL, Quere JP, Monchi M, Petit H, Baleynaud S, Chauvel C et al. Low-gradient aortic stenosis: operative risk stratification and predictors for long-term outcome: a multicenter study using dobutamine stress hemodynamics. Circulation 2003;108:319-24.
38. Mascherbauer J, Fuchs C, Stoiber M, Schima H, Pernicka E, Maurer G et al. Systemic pressure does not directly affect pressure gradient and valve area estimates in aortic stenosis in vitro. Eur Heart J 2008;29: 2049-57.
39. Kadem L, Dumesnil JG, Rieu R, Durand LG, Garcia D, Pibarot P. Impact of systemic hypertension on the assessment of aortic stenosis. Heart 2005;91:354-61.
40. Little SH, Chan KL, Burwash IG. Impact of blood pressure on the Doppler echocardiographic assessment of severity of aortic stenosis. Heart 2007;93:848-55.
41. Otto CM. Valvular aortic stenosis: disease severity and timing of intervention. J Am Coll Cardiol 2006;47:2141-51.
42. Zoghbi WA, Enriquez-Sarano M, Foster E, Grayburn PA, Kraft CD, Levine RA et al. Recommendations for evaluation of the severity of native valvular regurgitation with two-dimensional and Doppler echocardiography. J Am Soc Echocardiogr 2003;16:777-802.
43. Iung B, Baron G, Butchart EG, Delahaye F, Gohlke-Barwolf C, Levang OW et al. A prospective survey of patients with valvular heart disease in Europe: The Euro Heart Survey on Valvular Heart Disease. Eur Heart J 2003;24:1231-43.
44. Marijon E, Ou P, Celermajer DS, Ferreira B, Mocumbi AO, Jani D et al. Prevalence of rheumatic heart disease detected by echocardiographic screening. N Engl J Med 2007;357:470-6.
45. Nishimura RA, Rihal CS, Tajik AJ, Holmes DR Jr. Accurate measurement of the transmitral gradient in patients with mitral stenosis: a simultaneous catheterization and Doppler echocardiographic study. J Am Coll Cardiol 1994;24:152-8.
46. Thomas JD, Newell JB, Choong CY, Weyman AE. Physical and physiological determinants of transmitral velocity: numerical analysis. Am J Physiol 1991;260(5 Pt 2):H1718-31.
47. Rahimtoola SH, Durairaj A, Mehra A, Nuno I. Current evaluation and management of patients with mitral stenosis. Circulation 2002;106: 1183-8.
48. Faletra F, Pezzano A Jr, Fusco R, Mantero A, Corno R, CrivellaroWet al. Measurement of mitral valve area in mitral stenosis: four echocardiographic methods compared with direct measurement of anatomic orifices. J Am Coll Cardiol 1996;28:1190-7.
49. Iung B, Cormier B, Ducimetiere P, Porte JM, Nallet O, Michel PL et al. Immediate results of percutaneous mitral commissurotomy. A predictive model on a series of 1514 patients. Circulation 1996;94:2124-30.
50. Shaw TR, Sutaria N, Prendergast B. Clinical and haemodynamic profiles of young, middle aged, and elderly patients with mitral stenosis undergoing mitral balloon valvotomy. Heart 2003;89:1430-6.
51. Zamorano J, Cordeiro P, Sugeng L, Perez de Isla L, Weinert L, Macaya C et al. Real-time three-dimensional echocardiography for rheumatic mitral valve stenosis evaluation: an accurate and novel approach. J Am Coll Cardiol 2004;43:2091-6.
52. Sebag IA, Morgan JG, Handschumacher MD, Marshall JE, Nesta F, Hung J et al. Usefulness of three-dimensionally guided assessment of mitral stenosis using matrix-array ultrasound. Am J Cardiol 2005;96:1151-6.
53. Messika-Zeitoun D, Brochet E, Holmin C, Rosenbaum D, Cormier B, Serfaty JM et al. Three-dimensional evaluation of the mitral valve area and commissural opening before and after percutaneous mitral commissurotomy in patients with mitral stenosis. Eur Heart J 2007;28:72-9.
54. Thomas JD, Weyman AE. Doppler mitral pressure half-time: a clinical tool in search of theoretical justification. J Am Coll Cardiol 1987;10: 923-9.
55. Gonzalez MA, Child JS, Krivokapich J. Comparison of two-dimensional and Doppler echocardiography and intracardiac hemodynamics for quantification of mitral stenosis. Am J Cardiol 1987;60:327-32.
56. Thomas JD, Weyman AE. Fluid dynamics model of mitral valve flow: description with in vitro validation. J Am Coll Cardiol 1989;13:221-33.
57. Thomas JD, Wilkins GT, Choong CY, Abascal VM, Palacios IF, Block PC et al. Inaccuracy of mitral pressure half-time immediately after percutaneous mitral valvotomy. Dependence on transmitral gradient and left atrial and ventricular compliance. Circulation 1988;78:980-93.
58. Schwammenthal E, Vered Z, Agranat O, Kaplinsky E, Rabinowitz B, Feinberg MS. Impact of atrioventricular compliance on pulmonary artery pressure in mitral stenosis: an exercise echocardiographic study. Circulation 2000;102:2378-84.
59. Flachskampf FA, Weyman AE, Guerrero JL, Thomas JD. Calculation of atrioventricular compliance from the mitral flow profile: analytic and in vitro study. J Am Coll Cardiol 1992;19:998-1004.
60. Karp K, Teien D, Bjerle P, Eriksson P. Reassessment of valve area determinations in mitral stenosis by the pressure half-time method: impact of left ventricular stiffness and peak diastolic pressure difference. J Am Coll Cardiol 1989;13:594-9.
61. Messika-Zeitoun D, Meizels A, Cachier A, Scheuble A, Fondard O, Brochet E et al. Echocardiographic evaluation of the mitral valve area before and after percutaneous mitral commissurotomy: the pressure half-time method revisited. J Am Soc Echocardiogr 2005;18:1409-14.
62. Nakatani S, Masuyama T, Kodama K, Kitabatake A, Fujii K, Kamada T. Value and limitations of Doppler echocardiography in the quantification of stenotic mitral valve area: comparison of the pressure half-time and the continuity equation methods. Circulation 1988;77:78-85.
63. Messika-Zeitoun D, Fung Yiu S, Cormier B, Iung B, Scott lC, Vahanian A et al. Sequential assessment of mitral valve area during diastole using colour M-mode flow convergence analysis: new insights into mitral stenosis physiology. Eur Heart J 2003;24:1244-53.
64. Izgi C, Ozdemir N, Cevik C, Ozveren O, Bakal RB, Kaymaz C et al. Mitral valve resistance as a determinant of resting and stress pulmonary artery pressure in patients with mitral stenosis: a dobutamine stress study. J Am Soc Echocardiogr 2007;20:1160-6.
65. Wilkins GT, Weyman AE, Abascal VM, Block PC, Palacios IF. Percutaneous balloon dilatation of the mitral valve: an analysis of echocardiographic variables related to outcome and the mechanism of dilatation. Br Heart J 1988;60:299-308.
66. Vahanian A, Palacios IF. Percutaneous approaches to valvular disease. Circulation 2004;109:1572-9.
67. Black IW, Hopkins AP, Lee LC, Walsh WF. Left atrial spontaneous echo contrast: a clinical and echocardiographic analysis. J Am Coll Cardiol 1991;18:398-404.
68. Dreyfus GD, Corbi PJ, Chan KM, Bahrami T. Secondary tricuspid regurgitation or dilatation: which should be the criteria for surgical repair? Ann Thorac Surg 2005;79:127-32.
69. Hecker SL, Zabalgoitia M, Ashline P, Oneschuk L, O’Rourke RA, Herrera CJ. Comparison of exercise and dobutamine stress echocardiography in assessing mitral stenosis. Am J Cardiol 1997;80: 1374-7.
70. Reis G, Motta MS, Barbosa MM, Esteves WA, Souza SF, Bocchi EA. Dobutamine stress echocardiography for noninvasive assessment and risk stratification of patients with rheumatic mitral stenosis. J Am Coll Cardiol 2004;43:393-401.
71. Segal J, Lerner DJ, Miller DC, Mitchell RS, Alderman EA, Popp RL. When should Doppler-determined valve area be better than the Gorlin formula?: variation in hydraulic constants in low flow states. J Am Coll Cardiol 1987;9:1294-305.
72. Iung B, Garbarz E, Michaud P, Helou S, Farah B, Berdah P et al. Late results of percutaneous mitral commissurotomy in a series of 1024 patients. Analysis of late clinical deterioration: frequency, anatomic findings, and predictive factors. Circulation 1999;99:3272-8.
73. Palacios IF, Sanchez PL, Harrell LC, Weyman AE, Block PC. Which patients benefit from percutaneous mitral balloon valvuloplasty? Prevalvuloplasty and postvalvuloplasty variables that predict long-term outcome. Circulation 2002;105:1465-71.
74. Ben-Farhat M, Betbout F, Gamra H, Maatouk F, Ben-Hamda K, Abdellaoui M et al. Predictors of long-term event-free survival and of freedom from restenosis after percutaneous balloon mitral commissurotomy. Am Heart J 2001;142:1072-9.
75. Fawzy ME, Shoukri M, Al Buraiki J, Hassan W, El Widaal H, Kharabsheh S et al. Seventeen years’ clinical and echocardiographic follow up of mitral balloon valvuloplasty in 520 patients, and predictors of long-term outcome. J Heart Valve Dis 2007;16:454-60.
76. Thatipelli MR, Uber PA, Mehra MR. Isolated tricuspid stenosis and heart failure: a focus on carcinoid heart disease. Congest Heart Fail 2003;9: 294-6.
77. Ootaki Y, Yamaguchi M, Yoshimura N, Tsukuda K. Congenital heart disease with hypereosinophilic syndrome. Pediatr Cardiol 2003;24: 608-10.
78. Cohen ML, Spray T, Gutierrez F, Barzilai B, Bauwens D. Congenital tricuspid valve stenosis with atrial septal defect and left anterior fascicular block. Clin Cardiol 1990;13:497-9.
79. Mehta V, Sengupta PP, Banerjee A, Arora R, Datt V. Congenital tricuspid stenosis and membranous right ventricular outflow tract obstruction in an adult. Ann Card Anaesth 2003;6:152-5.
80. Dervanian P, Mace L, Bucari S, Folliguet TA, Grinda JM, Neveux JY. Valved conduit bypass for extensively calcified tricuspid valve stenosis. Ann Thorac Surg 1995;60:450-2.
81. Saito T, Horimi H, Hasegawa T, Kamoshida T. Isolated tricuspid valve stenosis caused by infective endocarditis in an adult: report of a case. Surg Today 1993;23:1081-4.
82. Old WD, Paulsen W, Lewis SA, Nixon JV. Pacemaker lead-induced tricuspid stenosis: diagnosis by Doppler echocardiography. Am Heart J 1989;117:1165-7.
83. Taira K, Suzuki A, Fujino A, Watanabe T, Ogyu A, Ashikawa K. Tricuspid valve stenosis related to subvalvular adhesion of pacemaker lead: a case report. J Cardiol 2006;47:301-6.
84. Ames DE, Asherson RA, Coltart JD, Vassilikos V, Jones JK, Hughes GR. Systemic lupus erythematosus complicated by tricuspid stenosis and regurgitation: successful treatment by valve transplantation. Ann Rheum Dis 1992;51:120-2.
85. Kuralay E, Cingoz F, Gunay C, Demirkilic U, Tatar H. Huge right atrial myxoma causing fixed tricuspid stenosis with constitutional symptoms. J Card Surg 2003;18:550-3.
86. Uribe-Etxebarria N, Voces R, Rodriguez MA, Llorente A, Perez P, Aramendi JI. Reversible tricuspid valve stenosis due to a metastatic dissemination of a noncardiac sarcoma. Ann Thorac Surg 2005;80:e1-2.
87. Chrissos DN, Stougiannos PN, Mytas DZ, Katsaros AA, Andrikopoulos GK, Kallikazaros IE. Multiple cardiac metastases from a malignant melanoma. Eur J Echocardiogr 2008;9:391-2.
88. Nishida H, Grooters RK, Coster D, Soltanzadeh H, Thieman KC. Metastatic right atrial tumor in colon cancer with superior vena cava syndrome and tricuspid obstruction. Heart Vessels 1991;6:125-7.
89. Yousof AM, Shafei MZ, Endrys G, Khan N, Simo M, Cherian G. Tricuspid stenosis and regurgitation in rheumatic heart disease: a prospective cardiac catheterization study in 525 patients. Am Heart J 1985;110(1 Pt 1):60-4.
90. Pearlman AS, Role of echocardiography in the diagnosis and evaluation of severity of mitral and tricuspid stenosis. Circulation 1991;84(3 Suppl): I193-7.
91. Pothineni KR, Duncan K, Yelamanchili P, Nanda NC, Patel V, Fan P et al. Live/real time three-dimensional transthoracic echocardiographic assessment of tricuspid valve pathology: incremental value over the two-dimensional technique. Echocardiography 2007;24:541-52.
92. Quinones MA, Otto CM, Stoddard M, Waggoner A, Zoghbi WA. Doppler Quantification Task Force of the Nomenclature and Standards Committee of the American Society of Echocardiography. Recommendations for quantification of Doppler echocardiography: a report from the Doppler Quantification Task Force of the Nomenclature and Standards Committee of the American Society of Echocardiography. J Am Soc Echocardiogr 2002;15:167-84.
93. Hatle L. Noninvasive assessment of valve lesions with Doppler ultrasound. Herz 1984;9:213-21.
94. Fawzy ME, Mercer EN, Dunn B, al-Amri M, Andaya W. Doppler echocardiography in the evaluation of tricuspid stenosis. Eur Heart J 1989;10: 985-90.
95. Karp K, Teien D, Eriksson P. Doppler echocardiographic assessment of the valve area in patients with atrioventricular valve stenosis by application of the continuity equation. J Intern Med 1989;225: 261-6.
96. Weyman AE, Hurwitz RA, Girod DA, Dillon JC, Feigenbaum H, Green D. Cross-sectional echocardiographic visualization of the stenotic pulmonary valve. Circulation 1977;56:769-74.
97. Weyman AE, Dillon JC, Feigenbaum H, Chang S. Echocardiographic differentiation of infundibular from valvular pulmonary stenosis. Am J Cardiol 1975;36:21-6.
98. Waller BF, Howard J, Fess S. Pathology of pulmonic valve stenosis and pure regurgitation. Clin Cardiol 1995;18:45-50.
99. Bandin MA, Vargas-Barron J, Keirns C, Romero-Cardenas A, Villegas M, Buendia A. Echocardiographic diagnosis of rheumatic cardiopathy affecting all four cardiac valves. Am Heart J 1990;120:1004-7.
100. Fox R, Panidis IP, Kotler MN, Mintz GS, Ross J. Detection by Doppler echocardiography of acquired pulmonic stenosis due to extrinsic tumor compression. Am J Cardiol 1984;53:1475-6.
101. Van Camp G, De Mey J, Daenen W, Budts W, Schoors D. Pulmonary stenosis caused by extrinsic compression of an aortic pseudoaneurysm of a composite aortic graft. J Am Soc Echocardiogr 1999;12:997-1000.
102. Lima CO, Sahn DJ, Valdes-Cruz LM, Goldberg SJ, Barron JV, Allen HD et al. Noninvasive prediction of transvalvular pressure gradient in patients with pulmonary stenosis by quantitative two-dimensional echocardiographic Doppler studies. Circulation 1983;67:866-71.
103. Aldousany AW, DiSessa TG, Dubois R, Alpert BS, Willey ES, Birnbaum SE. Doppler estimation of pressure gradient in pulmonary stenosis: maximal instantaneous vs peak-to-peak, vs mean catheter gradient. Pediatr Cardiol 1989;10:145-9.
104. Frantz EG, Silverman NH. Doppler ultrasound evaluation of valvar pulmonary stenosis from multiple transducer positions in children requiring pulmonary valvuloplasty. Am J Cardiol 1988;61:844-9.
105. Johnson GL, Kwan OL, Handshoe S, Noonan JA, DeMaria AN. Accuracy of combined two-dimensional echocardiography and continuous wave Doppler recordings in the estimation of pressure gradient in right ventricular outlet obstruction. J Am Coll Cardiol 1984;3:1013-8.
106. Silvilairat S, Cabalka AK, Cetta F, Hagler DJ, O’Leary PW. Echocardiographic assessment of isolated pulmonary valve stenosis: which outpatient Doppler gradient has the most clinical validity? J Am Soc Echocardiogr 2005;18:1137-42.
107. Chen CR, Cheng TO, Huang T, Zhou YL, Chen JY, Huang YG et al. Percutaneous balloon valvuloplasty for pulmonic stenosis in adolescents and adults. N Engl J Med 1996;335:21-5.
108. Foale R, Nihoyannopoulos P, McKenna W, Kleinebenne A, Nadazdin A, Rowland E et al. Echocardiographic measurement of the normal adult right ventricle. Br Heart J 1986;56:33-44.
109. Matsukubo H, Matsuura T, Endo N, Asayama J, Watanabe T. Echocardiographic measurement of right ventricular wall thickness. A new application of subxiphoid echocardiography. Circulation 1977;56: 278-84.
110. Lang RM, Bierig M, Devereux RB, Flachskampf FA, Foster E, Pellikka PA et al. Recommendations for chamber quantification. Eur J Echocardiogr 2006;7:79-108.