Пацієнт М., 39 років поступив до кардіологічного відділення лікарні Х 21.01.2018 року зі скаргами на загальну слабкість,Задишку, Зниження толерантності до фізичних навантажень,Періодичні перебої в роботі серця та дискомфорт в ділянці серця,Коливання артеріального тиску (АТ).
Вважає себе хворим з 2012 року (після перенесеної пневмонії). У 2012 році вперше обстежувався та лікувався за місцем проживання, було призначено бета-блокатори та і-АПФ. У тому ж році був дообстежений в Інституті кардіології з проведення КВГ , КТ КА, виключено атеросклеротичне ураження КА. Неодноразо лікувався в стаціонарі. На постійний прийом було назначено кордарон, раміприл, сечогінні, кардіомагніл. В вересні 2017 року поступив з погіршенням стану до ОККД, а саме посилення задишки, виражена загальна слабкість, посилилось серцебиття, наросли набряки ніг. Результати даних обстеження, які проводились в вересні 2017 р. наведені нижче: Загальний аналіз крові: ер 5,28х1012, Hb154 г/л, л. 7,4х109, е. 1%, п. 2%, с 75%, л. 20%, м. 2%, ШОЕ 5 мм/год. Біохімічний аналіз крові: креатинін 158 мкмоль/л, білірубін заг. 16,2 ммоль/л, глюкоза 6,5 ммоль/л, К 6,4ммоль/л, ПТІ 107%. ФГ ОГП: Легеневі поля прозорі. Корені легень структурні. Серце – ГЛШ. На ЕКГ синусова тахікардія з ЧСС 120 уд на хв. ЕВС горизонтальна. ГЛШ. Зміни кінцевої частини шлуночкового комплексу передньо-бокової ст. ЛШ.
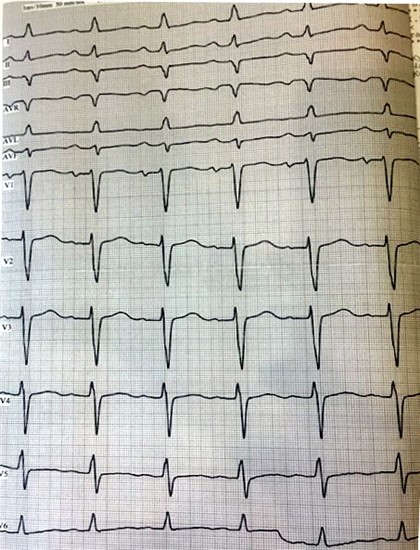
ЕКГ при поступленні
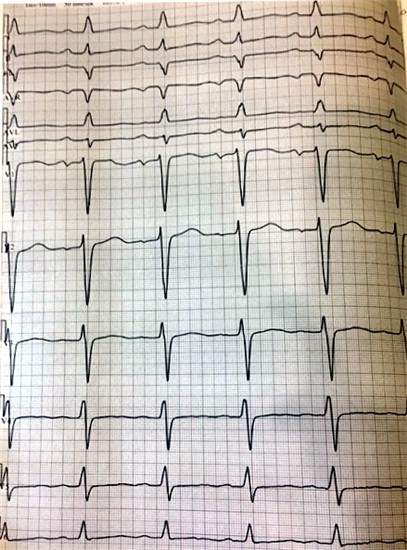
ЕКГ на другий день
На ЕхоКГ на той період було збільшення лівих відділів серця (ЛП 5,4 см, КДР 7,0, КСР 5,5). Гіпокінез стінок ЛШ. Відносна недостатність МК ІІ. Легенева гіпертензія. Скоротлива здатність знижена, ФВ 42%. Після перебування в лікарні з проведеним лікуванням стан хворого на певний період покращився, але в листопаді 2017 року знову наростають задишка, серцебиття, набряки і звертається до стаціонару. Загальноклінічні аналізи без особливих змін. Д-димер 0,76 нг/мл. Тропонін Т менше 50 нг/л, на ЕхоКГ скоротлива здатність міокарду 35%.
З анамнезу життя відомо, що живе в задовільних умовах матеріально-побутових умовах, туберкульоз, вірусні гепатити заперечує. Шкідливих звичок немає. Алергологічний анамнез обтяжений – не переносить антибіотики, які саме не памятає. Спадковий анамнез не обтяжений.Операції, травми заперечує.
Об’єктивно: Шкіра та слизові оболонки звичайного забарвлення. Периферичні лімфатичні вузли не збільшені. ЧД 18 за хв. Перкуторно ясний легеневий звук. Аускультативно дихання везикулярне, хрипи не вислуховуються.ЧСС96 уд на хв, ритмічний. АТ 110/80 мм рт.ст. Перкуторно межі серця розширені. Аускультативно тони серця приглушені, вислуховується шум на верхівці та в т. Боткіна. Пастозність нижніх кінцівок. Язик вологий, чистий. Живіт при пальпації м’який, безболісний. Печінка перкуторно не виступає з-під краю реберної дуги. Фіз. відправлення в нормі. ЕКГ при поступленні 21.01.2018р. Дані лабораторних аналізів: ЗАК ер 6,19х1012, Hb 172 г/л, тр 355х109, л. 8,8х109, е. 1%, п. 2%, с 69%, л. 20%, м. 8%, ШОЕ 11 мм/год, біохімічний аналіз крові Білірубін заг. 13,4 ммоль/л, Глюкоза 5,7 ммоль/л, Заг білок 71 г/л, Натрій 146 ммоль/л, Калій 5,3 ммоль/л, Хлор 110 ммоль/л. Ліпідограма: холестерин заг. 5,3 ммоль/л, тригліцериди 2,94 ммоль/л, ЛПВЩ 1,03 моль/л, ЛПНЩ 3,3 ммоль/л, ЛПДНЩ 0,97 ммоль/л,ІА 4,15. Коагулограма без особливостей. Проведено аналіз к4рові на гормони ЩЗ, де Т4 вільний 19,39 пмоль/л, ТТГ 9,20 мМЕ/л. За даними ЕхоКг ЛП 5,5 см, АО 3,3 см, КДР 6,8 см, КСР 5,8 см, ФВ 31%, ТМШП 0,7 см, ТЗСЛШ 0,7 см, АК 1,7см, ПП 5,7х4,4см, ПШ 3,0 см. Протифаза на МК є, легенева гіпертензія є (систолічний тиск в ЛА 55 мм рт.ст.). Хворому було запропоновано проведення додаткових методів обстеження, розпочато лікування і хворий почуває себе краще.
Які додаткові методи обстеження необхідно провести хворому для встановлення клінічного діагнозу?
Який попередній діагноз і тактика ведення хворого?